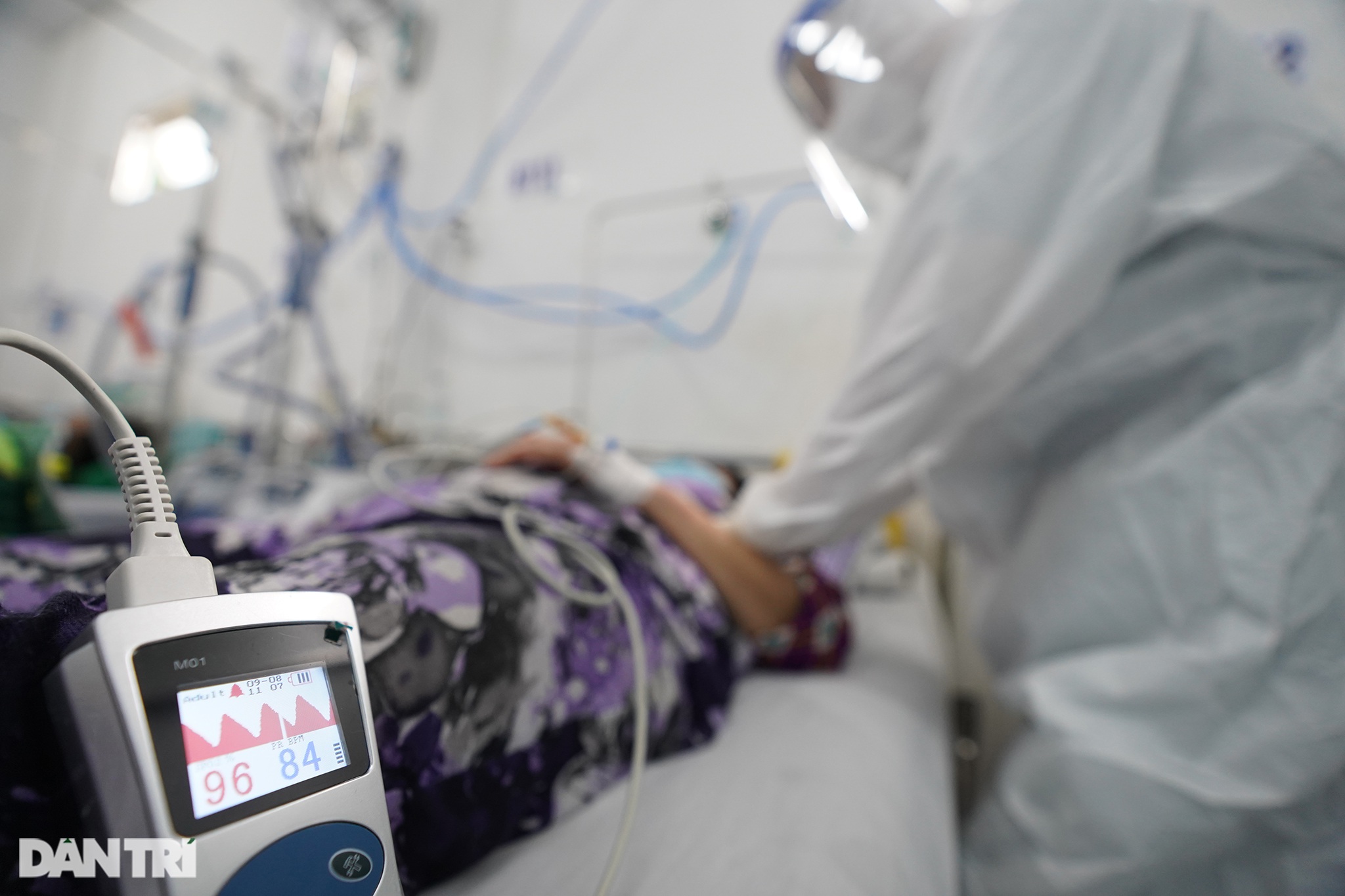
Đi các phòng bệnh khám lượt cuối trước khi giao ca, bác sĩ Trân phát hiện bệnh nhân nam 69 t.uổi, trong nhóm tiên lượng thở máy, có biểu hiện rối loạn tri giác, thở mệt, SpO2 tụt còn 85%.
Bác sĩ Tôn Nữ Bảo Trân, 28 t.uổi, khoa Gây mê hồi sức, đang làm việc tại Trung tâm Hồi sức tích cực Covid-19, thuộc Bệnh viện Đại học Y dược TP HCM, lập tức gọi hỗ trợ “chuẩn bị đặt nội khí quản”. Ba điều dưỡng tỏa ra, người lấy xe dụng cụ cấp cứu, người chuẩn bị t.huốc a.n t.hần, máy monitor, người đẩy máy thở… đến giường bệnh.
Bác sĩ và các điều dưỡng vây quanh bệnh nhân. Một điều dưỡng cho bệnh nhân thở oxy liều cao liên tục trong ba phút, rồi tiêm thuốc giảm đau, an thần, giãn cơ cho ông mê đi. Lúc này bác sĩ Trân đứng về phía sau đầu bệnh nhân đang hơi ngửa, đưa ống soi thanh quản qua miệng, xuống cổ họng người bệnh. Chị nhẹ nhàng nâng nắp thanh môn, mở hoàn toàn đường thở để đưa ống vào khí quản.
Khi ống đã đặt đúng vị trí, điều dưỡng hỗ trợ bơm khí vào bóng chèn ống nội khí quản để làm kín đường thở. Tiếp theo nữ bác sĩ bóp bóng thở, đưa oxy vào phổi qua ống vừa đặt, kiểm tra thấy lồng ngực của bệnh nhân được thông khí đều cả hai bên phổi, rồi một điều dưỡng hỗ trợ dán cố định ống quanh miệng để giữ ống nội khí quản đúng vị trí.
Thủ thuật thành công, bác sĩ nối ống nội khí quản với một máy thở, điều chỉnh các thông số máy thở để SpO2 (nồng độ oxy m.áu mao mạch) được nâng dần lên 88-92%, khi SpO2 đạt 95% ê kíp mới thở phào. Bệnh nhân vượt qua cửa tử đầu tiên, bác sĩ Trân kể lại ca đặt nội khí quản đêm 1/9.
“Nếu tình trạng suy hô hấp không được xử trí cấp cứu kịp thời, bệnh nhân có thể ngưng tim và c.hết não, t.ử v.ong vì thiếu oxy”, bác sĩ Trân nói.
Đây là một trong số gần 65 bệnh nhân thở máy, 70 trường hợp thở oxy lưu lượng cao (HFNC) đang điều trị ở Trung tâm Hồi sức tích cực Covid-19, đặt tại Bệnh viện Quốc tế City, do Bệnh viện Đại học Y dược TP HCM phụ trách. Dịch diễn biến phức tạp, số lượng bệnh nhân nặng tăng, dự đoán lượng bệnh nhân cần thở máy sẽ còn cao hơn nữa, bác sĩ Lê Minh Khôi, Phó giám đốc trung tâm, Trưởng phòng Khoa học và đào tạo Bệnh viện Đại học Y dược TP HCM, cho biết. Hiện trung tâm điều trị 208 F0 nặng và nguy kịch.

Bác sĩ Trân chăm sóc một bệnh nhân Covid-19 nặng cần thở oxy. Ảnh: Bác sĩ cung cấp
Theo bác sĩ Trân, đặt nội khí quản và thở máy là “vũ khí cuối cùng” trong cuộc chiến Covid-19 được chỉ định cho bệnh nhân mức độ nguy kịch, khi phổi tổn thương nặng, bệnh nhân suy hô hấp và không thể tự thở. Thiếu oxy trầm trọng có thể gây ngưng tim và c.hết não chỉ trong 4-5 phút. Thời điểm này, đặt nội khí quản cho thở máy là chỉ định bắt buộc.
Do đó, nhân viên y tế chỉ có tối đa 4 phút để chạy đua giành giật mạng sống cho người bệnh. Đặt nội khí quản càng nhanh, chính xác, an toàn càng nâng cao cơ hội sống. Như ở bệnh nhân trên, cả quá trình đặt nội khí quản diễn ra trong chưa đầy ba phút. Trong đó, kể từ lúc bệnh nhân hôn mê cho đến khi ống nội khí quản vào đúng vị trí mất 30 giây đến 1 phút.
Ở một số trường hợp bệnh nhân được chuyển đến cấp cứu từ đơn vị khác, tình trạng bệnh xấu hơn dự kiến, phải đặt nội khí quản cấp cứu ngay tại khu tiếp nhận, hoặc cấu trúc đường thở bệnh nhân khó, nhiều đàm nhớt, dạ dày bệnh nhân nhiều thức ăn có nguy cơ trào lên phổi… thì bác sĩ cần nhiều thời gian thao tác và nhiều nhân sự hỗ trợ hơn. Được đào tạo chuyên sâu và có kinh nghiệm đặt nội khí quản thường quy cho hàng trăm bệnh nhân ngoài Covid-19 nên các bác sĩ dễ dàng giữ được bình tĩnh, tập trung cao độ, xử trí ổn thỏa.
Tuy quá trình đặt ống nội khí quản diễn ra nhanh nhưng là công việc vô cùng rủi ro đối với nhân viên y tế khi họ bắt buộc phải tiếp xúc trực tiếp, rất gần với miệng, mũi người bệnh. Thời điểm này, bệnh nhân mở miệng nên những giọt b.ắn, khí dung chứa virus phát tán ra ngoài nhiều nhất, chúng có thể bám lên đồ bảo hộ. Nếu nhân viên y tế bảo hộ không tốt sẽ tiếp xúc với giọt b.ắn và dễ bị lây nhiễm, bác sĩ Trân nhấn mạnh.
“Dù biết rất nguy hiểm, nhưng đó là con đường sống duy nhất của bệnh nhân, không có lựa chọn khác”, điều dưỡng Lê Hoàng Thiện, 31 t.uổi, khoa Hồi Sức tích cực, cùng làm việc với bác sĩ Trân, nói.
Điều dưỡng Thiện chia sẻ, bảo hộ thật kỹ là cách duy nhất giúp nhân viên y tế đối mặt với nguy cơ lây nhiễm. Bệnh viện trang bị đồ bảo hộ, đeo khẩu trang N95, kính chắn giọt b.ắn, mang vài lớp găng tay y tế. Ngoài ra, họ sử dụng chiếc lồng chắn giọt b.ắn, bao bọc xung quanh phần đầu bệnh nhân, tạo thêm một bức tường ngăn giữa nhân viên y tế và đường thở người bệnh khi thao tác đặt nội khí quản.
Sau khi hoàn tất nhiệm vụ, họ sẽ phải trải qua quy trình khử khuẩn, vệ sinh cá nhân nghiêm ngặt. Đồng thời, các bác sĩ, điều dưỡng ở đây tự coi mình là F1, cách ly riêng một khu ngay trong bệnh viện. Ngoài ca trực họ không tiếp xúc với người khác để tránh lây nhiễm chéo.

Các bác sĩ kiểm tra một bệnh nhân vừa được đặt xong nội khí quản. Ảnh: Bệnh viện cung cấp
Với mục tiêu giảm ca t.ử v.ong, mỗi ca trực bác sĩ Trân và các đồng nghiệp luôn chủ động đi khám nhiều lần, theo sát, đ.ánh giá nguy cơ trở nặng của mỗi người bệnh, từ đó tiên lượng sớm khả năng thở máy để can thiệp kịp thời.
Máy thở được xem là “vũ khí phép màu” song cũng là “con dao hai lưỡi”. Máy thở đưa oxy vào phổi bởi một áp lực dương, giúp phổi bệnh nhân được tạm thời nghỉ ngơi tránh kiệt cơ hô hấp. Song nếu thông số máy không được điều chỉnh phù hợp, hoặc bệnh nhân không thích ứng được với máy, có thể gây tổn thương phổi thêm.
Thời gian thở máy càng dài thì người bệnh phụ thuộc vào máy càng nhiều, nguy cơ bội nhiễm vi khuẩn làm giảm khả năng cai máy, tự phục hồi. Có những trường hợp đã không thể cai được máy thở, trong khi phổi xấu dần đi, đáp ứng điều trị không đạt, bệnh nhân t.ử v.ong.
Vì vậy, đặt nội khí quản chỉ là mở cánh cửa sống đầu tiên cho bệnh nhân và cuộc chiến giành giật tính mạng vẫn tiếp tục, thậm chí còn khó khăn hơn vì bệnh nhân còn đối mặt với rất nhiều nguy cơ t.ử v.ong khác như tổn thương phổi tiến triển do bội nhiễm, sốc n.hiễm t.rùng, bệnh lý nền diễn tiến nặng…, bác sĩ Trân lý giải.
Những lúc phải “buông tay” người bệnh, điều dưỡng Thiện và bác sĩ Trân chia sẻ, họ cảm thấy rất khó chịu, buồn bã, thậm chí thất bại, song phải chấp nhận vì y học có giới hạn và tự hứa sẽ cố gắng hơn ở các bệnh nhân tiếp theo. Song vẫn có nhiều trường hợp khác bình phục và xuất viện, điều này là nguồn động viên lớn nhất để các y, bác sĩ nỗ lực hơn nữa.
Tính đến ngày 11/9, TP HCM ghi nhận 292.403 ca Covid-19. 39.433 bệnh nhân đang điều trị tại các cơ sở y tế, trong đó 2.790 bệnh nhân nặng đang thở máy và 21 bệnh nhân can thiệp ECMO.

Khu hồi sức cấp cứu cho F0 nặng và nguy kịch tại Trung tâm Hồi sức tích cực Covid-19. Ảnh: Bệnh viện cung cấp
Bà Phạm Thanh Bình, Chủ tịch Công đoàn Y tế Việt Nam, chia sẻ tại tọa đàm trực tuyến Bảo vệ blouse trắng nơi tuyến đầu , sáng 19/8, tính từ đầu đại dịch năm 2020 tới ngày 9/8, hơn 2.300 nhân viên y tế bị lây nhiễm khi làm việc, ba người t.ử v.ong gồm hai tại TP HCM, một Bình Dương. Riêng TP HCM có 900 nhân viên y tế đã bị lây nhiễm, tính đến thời điểm diễn ra tọa đàm. Số ca nhiễm “chắc chắn còn tăng”, theo bà Bình.
Hướng dẫn phục hồi phổi tại giường cho bệnh nhân Covid-19
Những bệnh nhân mắc Covid-19 có thể trạng tốt hoặc đã âm tính với SARS-CoV-2 được các bác sĩ hướng dẫn tập vận động, phục hồi chức năng phổi ngay tại giường bệnh.
Hướng dẫn phục hồi phổi tại giường cho bệnh nhân Covid-19

Mỗi buổi sáng, hàng chục bệnh nhân đang điều trị Covid-19 tại Bệnh viện Phục hồi chức năng và Điều trị bệnh nghề nghiệp (Quận 8, TPHCM) được bác sĩ chuyên Khoa hướng dẫn tập vận động, phục hồi chức năng phổi khi tiến triển bệnh ngày càng tốt.

Những động tác đưa hai tay thẳng qua đầu, hít chậm, sâu và đều, hạ tay xuống xuôi theo thân… được các bác sĩ yêu cầu bệnh nhân làm đúng kỹ thuật.

Mỗi buổi chỉ khoảng 3 động tác, chủ yếu co giãn lồng ngực. Buổi tập ngắn, kéo dài khoảng 10 phút nhưng có bệnh nhân cũng không thể thực hiện vì sức khỏe kém, bệnh nhân dễ hụt hơi khi nồng độ oxy trong m.áu (SpO2) xuống thấp.


Bác sĩ chỉnh lại động tác để hai tay sau gáy và gập liên tục như cánh bướm, giúp bệnh nhân vận động lồng ngực.

Các bệnh nhân có thể thực hiện trôi chảy các động tác đa phần đã cai được oxy. Các động tác tập trung vào việc giãn nở lồng ngực, khi họ đã trải qua quá trình tập tại giường. Độ khó tăng dần lên, bệnh nhân được yêu cầu bước ra khỏi giường để tập luyện.

Ngày vào viện, ông Võ Hữu Danh, ngụ phường Bình Hưng Hòa A, quận Bình Tân có chỉ số SpO2 thấp (84%), khiến ông thường xuyên đau ngực và khó thở.
“Hôm hai vợ chồng trở nặng, may có người quen đưa số tổng đài “F0, Chúng tôi bên bạn”, qua liên lạc thì có xe cứu thương xuống tận nhà đón hai vợ chồng vào bệnh viện. Nay đã 13 ngày, tôi đứng tập thể dục, có sức cột dây rèm như thế này là tốt lắm rồi. Lúc mới vô, ngồi còn không nổi”, ông Danh phấn khởi.

“Em âm tính rồi, giờ ở lại đây chăm bà ngoại. Sau khi tập vận động, em ngồi phơi nắng một chút để diệt khuẩn”, em Lê Hoàng Anh Tuấn (19 t.uổi) ngụ phường 5, Quận 8 chia sẻ.

Bên trong khu vực điều trị các ca nặng, bác sĩ Phạm Ngô Lộc đến hỗ trợ phục hồi chức năng cho bệnh nhân ngay tại giường.

Do nằm một chỗ hai tuần nên khả năng vận động cơ các bệnh nhân hạn chế, bác sĩ phải hỗ trợ vận động thường xuyên cho bệnh nhân.
Nhờ được hướng dẫn cũng như theo sát, bệnh nhân này cải thiện khá tốt nồng độ oxy trong m.áu cũng như khả năng vận động các cơ khi nằm trên giường.

Bà Nguyễn Thị Hạnh không cầm được nước mắt khi thấy các bác sĩ chăm sóc cho mẹ mình là bà Nguyễn Thị Viên (90 t.uổi) đang tụt SpO2 và huyết áp xuống thấp.
“Các bác sĩ ở đây rất thân thiện, xem bệnh nhân như những người thân, cả nhà tôi có bốn F0 nhưng các bác sĩ thay nhau chăm sóc 24/24h. Mẹ bệnh, chỉ có tôi và cháu (chị Nguyễn Thị Thu Thảo, áo hoa) vào chăm do cũng là F0. Bị bệnh này rồi, con cái có muốn vào chăm cũng không được”, bà Hạnh nghẹn ngào.

Bệnh nhân sau khi xác định khỏi bệnh, xét nghiệm hai lần âm tính sẽ đưa đến phòng đo chức năng hô hấp để đ.ánh giá khả năng thu nạp oxy trong cơ thể.

Máy đo chức năng hô hấp sẽ cho ra kết quả mức độ tổn thương hô hấp, sự trao đổi khí như thế nào, kết hợp kết quả chụp X-quang để các bác sĩ đưa ra chương trình tập nặng nhẹ khác nhau cho bệnh nhân.
“Tổn thương phổi có thể nhận thấy rõ nhất là khả năng vận động của người bệnh sau khi phục hồi giảm đi đáng kể. Lúc bình thường có thể nâng bình nước 20 lít. Nhưng sau khi khỏi bệnh, khả năng nâng bình nước sẽ giảm vì lượng khí trao đổi không tốt”, bác sỹ Hồng Khánh Sơn – Chuyên Khoa Phục hồi chức năng- Vật lý trị liệu cho biết.
Trong điều trị bệnh nhân mắc Covid-19, việc phục hồi chức năng, nhất là chức năng hô hấp đóng vai trò quan trọng khi bệnh nhân khỏi bệnh. Đối với những bệnh nhân có chỉ số SpO2 dưới 92%, nhịp thở 30 lần/phút hạn chế vận động, đa phần đều cần sử dụng bình oxy. Chính vì thế bác sỹ sẽ can thiệp bằng các bài tập hồi phục chức năng, tránh teo cơ, cứng khớp, n.hiễm t.rùng tiểu… do bệnh nhân nằm một chỗ quá lâu.
“Với những bệnh nhân chưa đi lại được thì bác sĩ đến tập thụ động tại giường. Chúng tôi vẫn giữ liên lạc với nhóm bệnh nhân nặng, nguy kịch đã xuất viện để hỗ trợ tập phục hồi. Bên cạnh đó, phục hồi chức năng về mặt tinh thần cũng là yếu tố quan trọng. Nhìn chung, nếu phục hồi chức năng can thiệp sớm sẽ giúp đỡ bệnh nhân lấy lại trạng thái bình thường sau khi khỏi bệnh”, Bác sỹ Đinh Quang Thanh – Cố vấn chuyên môn Bệnh viện Phục hồi chức năng và Điều trị bệnh nghề nghiệp nói.
