Thoát vị đĩa đệm thường gặp sau các chấn thương hoặc trên nền đĩa đệm bị thoái hóa, nứt, rách…
Bệnh không được điều trị đúng cánh sẽ để lại những ảnh hưởng rất lớn đến chất lượng sống của bệnh nhân.
1. Điều trị thoát vị đĩa đệm như thế nào?
Tùy theo tính chất tổn thương, vị trí của thoát vị đĩa đệm cũng như biến chứng, mức độ ảnh hưởng tới khả năng vận động, lao động và sinh hoạt của người bệnh mà cân nhắc tới các biện pháp điều trị.
Nhìn chung, điều trị thoát vị đĩa đệm có các nhóm phương pháp:
Điều trị nội khoa:Bao gồm nghỉ ngơi, vật lý trị liệu, châm cứu, bấm huyệt, kéo giãn, thuốc chống viêm, giảm đau, giãn cơ…
– Nghỉ ngơi: Trong thời kỳ cấp tính, nguyên tắc điều trị quan trọng đầu tiên là bệnh nhân nằm phải nghỉ tại giường. Tư thế nằm ngửa trên giường cứng, kê đệm ở vùng khoeo chân để làm co nhẹ khớp gối và khớp háng nhằm giảm tác động, giảm đau lên khớp lưng.
– Vật lý trị liệu: Bao gồm phương pháp nhiệt như chườm nóng. Tại nhà có thể sử dụng túi nước, muối rang, cám rang, lá lốt nóng, lá ngải cứu nóng để chườm nhằm giảm đau. Lưu ý không chườm quá nóng để tránh bị bỏng. Không day, ấn mạnh trong quá trình chườm vì có thể gây đau hơn.
Ở bệnh viện, dùng các dòng điện (tại khoa vật lý trị liệu), châm cứu, kéo giãn, xoa bóp, tắm suối khoáng, đắp bùn, chiếu đèn hồng ngoại, điện phân, đắp dầu paraphin… Ngoài ra có thể dùng các biện pháp như tác động cột sống, kéo dãn cột sống trong điều trị bệnh. Bệnh nhân được chỉ định mặc áo nẹp cột sống để cố định tạm thời, hạn chế các động tác lên vùng cột sống tổn thương, qua đó giảm lực tác động lên đĩa đệm.
Ngoài ra bệnh nhân có thể dùng các loại thuốc chống viêm, giảm đau, giãn cơ, an thần, trấn tĩnh thần kinh và vitamin B1, vitamin B6, vitamin B12 liều cao.
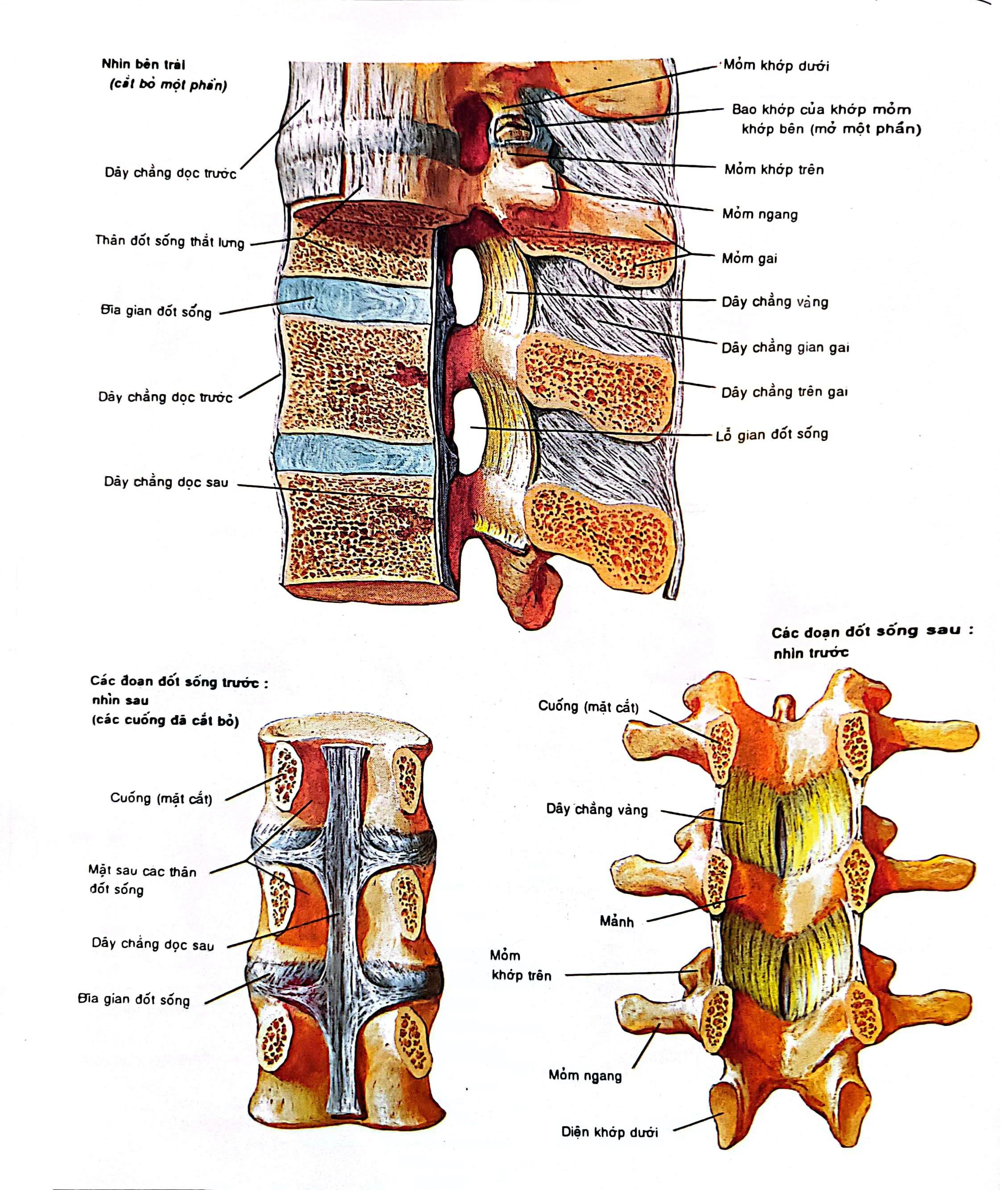
Hình ảnh đốt sống dễ bị thoát vị đĩa đệm.
Can thiệp tối thiểu: Một số phương pháp như giảm áp đĩa đệm bằng hóa chất tiêu nhân, ozon oxygen, laser, sóng radio… Hiện nay phương pháp sử dụng tia laser, sóng radio qua da để điều trị đau do thoát vị đĩa đệm được ứng dụng khá nhiều. Các phương pháp này an toàn, nhưng chỉ có hiệu quả với những trường hợp nhẹ, nhân nhầy mới chỉ lồi vào ống sống và không có các tổn thương kèm theo như gai xương, xẹp trượt đốt sống, hay phối hợp dày dây chằng vàng.
Ngoại khoa : Phương pháp phẫu thuật được chỉ định trong các trường hợp: Thoát vị đĩa đệm gây hội chứng đuôi ngựa; có liệt chi; đau quá mức mà dùng các thuốc giảm đau không hoặc rất ít tác dụng; sau khoảng 6 tháng áp dụng các biện pháp điều trị nội khoa không có kết quả.
Phẫu thuật nhằm giải phóng rễ thần kinh khỏi bị chèn ép, từ đó giảm đau. Phương pháp phẫu thuật kinh điển là mổ cắt cung sau lấy bỏ khối thoát vị. Phương pháp này can thiệp rộng, nhiều biến chứng sau phẫu thuật, đặc biệt là tái phát đau do vết mổ cũ xơ dính.
Hiện nay, các kỹ thuật được cải tiến hơn như phẫu thuật mở nhỏ; cắt bỏ đĩa đệm qua da; mổ nội soi lấy nhân thoát vị; mổ nội soi hút nhân nhầy… Phương pháp phẫu thuật tự động qua da được ứng dụng khá rộng rãi, mang lại hiệu quả, an toàn và ít biến chứng. Trường hợp tổn thương có trượt đốt sống phối hợp gây mất vững có thể cố định cột sống bằng khung kim loại.
Bệnh nhân sau khi được phẫu thuật thoát vị đĩa đệm cần lưu ý việc giữ gìn cho cột sống. Hạn chế lao động, mang vác nặng, sai tư thế, vận động cột sống quá mức. Sau phẫu thuật, cần được kết hợp điều trị bằng vật lý trị liệu, phục hồi chức năng cột sống với những bài tập chuyên biệt.
2. Các thuốc trị thoát vị đĩa đệm
Thuốc giảm đau : Trong thoát vị đĩa đệm, các thuốc được chỉ bao gồm các thuốc giảm đau đơn thuần như paracetamol; giảm đau chống viêm không steroid như diclofenac, meloxicam… đường uống, tiêm hoặc bôi tại chỗ.
Thuốc giảm đau paracetamol chỉ định trong trường hợp đau vừa và nhẹ. Thuốc khá an toàn nhưng nếu dùng kéo dài hoặc liều cao vượt quy định sẽ gây tác hại cho gan như viêm gan, suy gan… Do đó bệnh nhân chỉ dùng thuốc theo hướng dẫn của bác sĩ.
Các thuốc chống viêm không steroid dùng đường toàn thân có thể ảnh hưởng xấu tới dạ dày, chức năng gan, thận… Do đó nên uống thuốc khi ăn no, có thể cần kết hợp với thuốc bảo vệ niêm mạc dạ dày để ngăn ngừa tác dụng phụ.
Các thuốc giãn cơ như mydocalm, myonal được chỉ định trong trường hợp co cứng cơ cạnh cột sống. Ngoài ra có thể bổ sung các thuốc bổ thần kinh như vitamin B1, vitamin B6, vitamin B12. Thậm chí các thuốc giảm đau thần kinh như neurontin cũng có thể được bác sĩ kê đơn trong một số trường hợp.
Phẫu thuật được chỉ định khi thoát vị đĩa đệm nặng, không đáp ứng với các điều trị khác…
Corticoid:Các thuốc chống viêm steroid như prednisolon, dexamethason… đường toàn thân thường không được chỉ định vì gây ra nhiều tác dụng phụ. Trừ trường hợp đau nhiều, không đáp ứng với các biện pháp trên có thể được chỉ định methylprednisolon đường tĩnh mạch liều cao, ngắn ngày. Tuy nhiên thuốc phải có chỉ định của bác sĩ chuyên khoa và phải được theo dõi chặt chẽ các biến chứng.
Nếu bệnh nhân bị đau thần kinh tọa do thoát vị đĩa đệm cột sống thắt lưng, có thể chỉ định tiêm ngoài màng cứng thuốc hydrocortison. Liệu trình mỗi đợt 3 mũi, mỗi mũi cách nhau 3-7 ngày. Tuy nhiên việc tiêm ngoài màng cứng phải được thực hiện tại cơ sở y tế, trong điều kiện tuyệt đối vô khuẩn, do bác sĩ chuyên khoa khớp có kinh nghiệm thực hiện.
Điều trị thành công trường hợp dị dạng mạch m.áu tủy hiếm gặp
Các bác sỹ Bệnh viện Đột quỵ – Tim mạch Cần Thơ vừa điều trị thành công cho bệnh nhân bị dị dạng mạch m.áu tủy hiếm gặp.
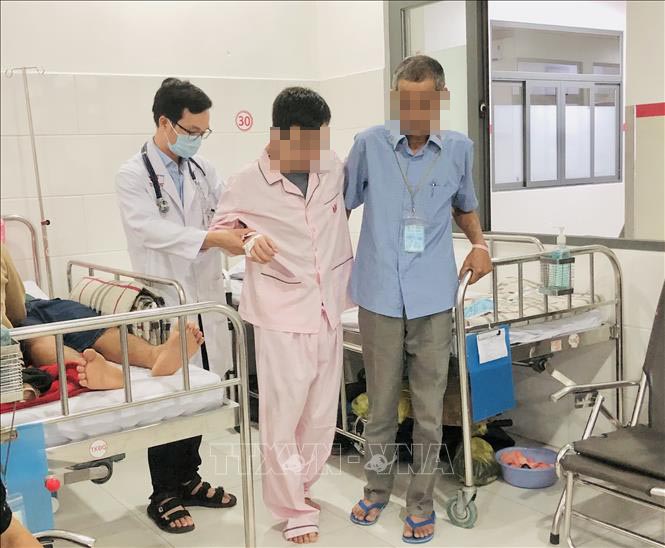
Bệnh nhân có thể bước đi sau can thiệp. Ảnh: TTXVN phát
Bệnh nhân V.V.P (nam, 31 t.uổi, ngụ tại tỉnh Hải Dương) nhập viện ngày 28/10 trong tình trạng nửa dưới thân từ bụng trở xuống mất cảm giác, đi lại khó khăn, mất khả năng tự chủ trong vận động, tiểu tiện. Anh P cho biết, tình trạng bệnh xuất hiện khá đột ngột chỉ vài tháng gần đây. Trước đó, anh hoàn toàn khỏe mạnh, là lao động chính trong nhà. Anh đã đi khám và điều trị vài nơi nhưng các chẩn đoán rất khác nhau và tình trạng bệnh ngày càng tăng nặng.
Bệnh nhân nhanh chóng được chỉ định chụp MRI. Kết quả cho thấy đây là trường hợp dị dạng mạch m.áu tủy bẩm sinh hiếm gặp, ổ dị dạng mạch m.áu tủy rất phức tạp. Ngày 29/10, các bác sỹ đã can thiệp, đưa những ống thông siêu nhỏ đường kính dưới 1mm qua động mạch tủy vào búi dị dạng vùng tủy ngực và bơm keo gây tắc hoàn toàn… Đặc biệt, phương pháp hiện đại này cho phép bệnh nhân hoàn toàn tỉnh táo và không cảm thấy đau đớn trong suốt quá trình can thiệp.
Sau can thiệp 8 ngày, anh P đã có cảm giác vùng chân và có thể đi từng bước. Sức khỏe của anh P tiến triển tốt, được xuất viện sáng 9/11 và hẹn lịch vật lý trị liệu.
Tiến sỹ, bác sỹ Trần Chí Cường, Giám đốc Bệnh viện Đột quỵ – Tim mạch Cần Thơ, bác sỹ chính ê – kíp can thiệp cho biết, dị dạng mạch m.áu tủy là căn bệnh bẩm sinh rất hiếm gặp. Bệnh thường có diễn tiến âm thầm và có biểu hiện giống các bệnh thông thường của cột sống như đau lưng, tê yếu 2 chân, giảm cảm giác 2 chân… Vì vậy, bệnh dễ chẩn đoán nhầm lẫn với bệnh thần kinh tọa, thoát vị đĩa đệm. Nếu không được chẩn đoán và điều trị trúng đích, kịp thời, bệnh sẽ diễn tiến khiến bệnh nhân tàn phế, liệt 2 chân, tiêu tiểu không tự chủ. Do đó, bác sỹ khuyến cáo khi có dấu hiệu đau lưng kéo dài, tê yếu 2 chân, mất cảm giác, tiểu không kiểm soát… nhất là ở t.rẻ e.m và người trẻ nên nhanh chóng đến các cơ sở y tế có chuyên khoa sâu để thăm khám, điều trị kịp thời.
