Chủ quan với đau bụng, nghĩ đơn giản là đau dạ dày… nhiều người dân không đi khám. Đến khi vào viện mới biết bị thủng tạng rỗng – một bệnh lý cấp cứu ngoại nguy hiểm .
Vào viện trong tình trạng sôc n.hiễm t.rùng, nhiễm độc nặng vì thủng tạng rỗng
Thông tin từ Bệnh viện Trung ương Quân đội 108 gần đây tiếp nhận nhiều trương hơp thung tang rông nguy hiêm đên tinh mang.
Đó trường hợp bệnh nhân Nguyễn Văn B, (Hà Nội) đến bênh viện trong tình trạng sôc n.hiễm t.rùng, nhiễm độc nặng. Người nhà cho biết, bệnh nhân bị đau bụng đã 4 ngày và nghĩ rằng bị đau dạ dày nên tự uống thuốc. Đến khi bệnh nhân thấy không chịu được mới đi bênh viện. Kết quả chẩn đoán ông bị sốc nhiễm khuẩn do thủng ổ loét mặt trước hành tá tràng.
Bệnh nhân được hồi sức và mổ cấp cứu ngay sau đó. Khi mổ, cac bac sĩ thấy ổ bụng chứa toàn dịch bẩn. Dạ dày, ruột và các tạng trong ổ bụng ngâm trong dịch bẩn… nguy cơ suy đa tạng. Các bác sĩ đã xử lý lỗ thủng ở mặt trước hang vị kích thước 1*1 cm, hút dịch bẩn, rửa ổ bụng, đặt thông dạ dày hút dịch, đặt ống thông dưới gan và douglas, bàng quang để thoát dịch. Sau mổ bệnh nhân được chăm sóc đặc biệt và rất may sau 15 ngày bệnh nhân đã thoát khỏi lươi hái tử thần.
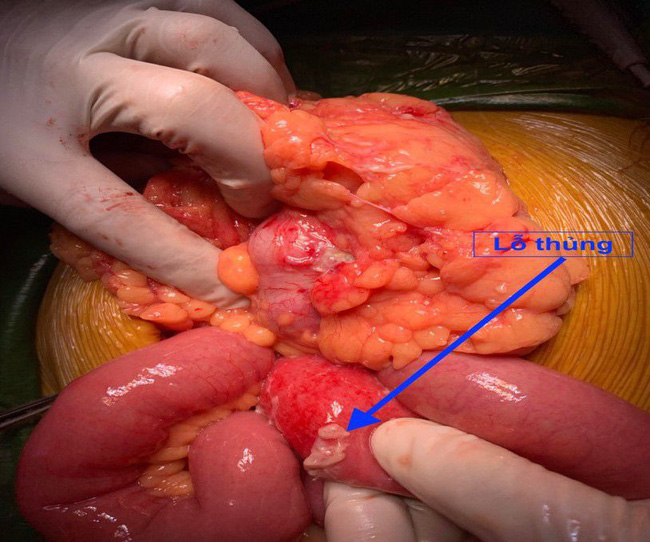
Bệnh viện Trung ương Quân đội 108 gần đây tiếp nhận nhiều trương hơp thung tang rông nguy hiêm đên tinh mang. (Ảnh: Bác sĩ cung cấp)
Một trường hợp một bệnh nhân khác bị táo bón tự thụt tháo ở nhà đã bị thủng đại tràng sigma, đến viện sau 4 giờ với tình trạng bụng cứng, chướng căng. Bác sĩ phải cắt đoạn ruột bị thủng và làm h.ậu m.ôn nhân tạo, lau rửa dẫn lưu ổ bụng. Đây là tình trạng cấp cứu hết sức nguy hiểm do phân gây nhiễm khuẩn vùng bụng. Bệnh nhân sau đó phải tiến hành lọc m.áu, nằm hồi sức tích cực một thời gian rất dài, dùng kháng sinh mạnh. Chi phí điều trị rất tốn kém và sức khoẻ giảm sút nhiều sau mổ.
PGS.TS. Nguyễn Anh Tuấn (Phó Viện trưởng Viện Tiêu hóa, Bệnh viện Trung ương Quân đội 108) cho biết, thủng tạng rỗng hay vỡ tạng rỗng có thể là vỡ đại tràng, tiểu tràng hay còn gọi là ruột non nhưng hay gặp nhất là thủng dạ dày – tá tràng chiếm 90%, xếp thứ 2 – 4 trong các bệnh lý cấp cứu ngoại khoa sau viêm ruột thừa cấp, tắc ruột, viêm tụy cấp.
“ Tại Bệnh viện TWQĐ 108, mỗi năm phải mổ cho vài chục ca. Có nhiều nguyên nhân gây thủng tạng rỗng như chấn thương bụng kín, dị vật ăn phải, khối u và nhiều nhất là do biến chứng của ổ loét da day – ta trang“, vị phó giáo sư chia sẻ.
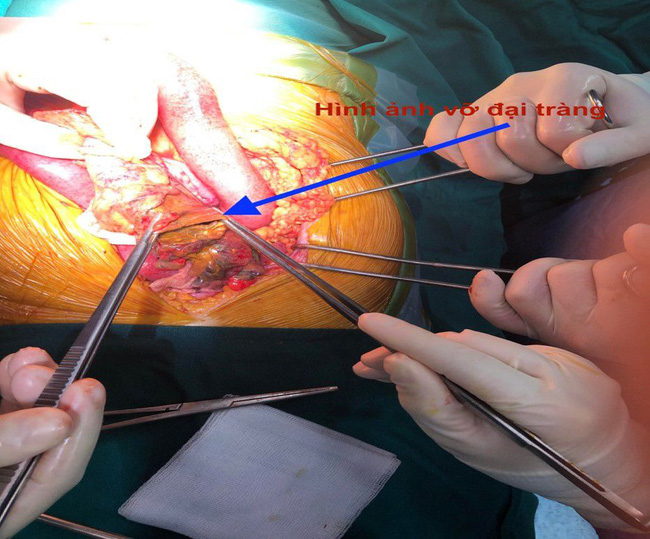
Thủng tạng rỗng hay vỡ tạng rỗng có thể là vỡ đại tràng, tiểu tràng hay còn gọi là ruột non nhưng hay gặp nhất là thủng dạ dày – tá tràng chiếm 90%. (Ảnh: Bác sĩ cung cấp)
PGS.TS Nguyễn Anh Tuấn nhấn mạnh, thủng tạng rỗng nếu không được chẩn đoán sớm và xử trí kịp thời, biến chứng này sẽ đe doạ tính mạng bệnh nhân. Nêu phâu thuât muộn thi tỷ lệ t.ử v.ong từ 2,5 – 10%, ơ bệnh nhân già yếu tỷ lệ t.ử v.ong cao hơn. Bệnh thường gặp nhiều ở nam giới t.uổi từ 35 – 65 t.uổi, nhiều nhất là từ 30 – 40 t.uổi nhưng cũng có nhiều bệnh nhân trên 80 – 85 t.uổi. Yếu tố thuận lợi gây bệnh là thời tiết lạnh. Thủng tạng rỗng có thể xảy ra bất kỳ lúc nào trong ngày nhưng phần lớn bệnh nhân bị thủng một vài giờ sau ăn. Thủng sau bữa ăn thì ổ bụng càng bẩn và càng chóng đưa đến tình trạng viêm màng bụng.
Đau bụng đột ngột dữ dội, hãy đến viện ngay!
Theo BS. Pham Văn Hiêp (Khoa Phâu thuât Ông tiêu hoa, Bệnh viện Trung ương Quân đội 108) khi bệnh nhân thấy đau bụng đột ngột dữ dội và toàn bộ bụng bệnh nhân co cứng như khúc gỗ, gọi là đau như bị dao đ.âm, bí trung đại tiện, bụng co cứng, nôn hoặc buồn nôn… thì cần phải đi cấp cứu ngay. Bởi vì kết quả điều trị tốt hay xấu, tỷ lệ t.ử v.ong thấp hay cao phụ thuộc vào việc điều trị sớm hay muộn. Bệnh diễn biến rất nhanh, trong vòng 12 – 14 giờ bệnh tiến triển thành viêm màng bụng. Những bệnh nhân được xử trí trong vòng 6 giờ đầu thì kết quả tốt, tỷ lệ t.ử v.ong thấp.

Thực tế không chỉ ở miền núi mà ngay tại đồng bằng, giữa thủ đô do thói quen chủ quan với đau bụng, với bệnh lý mạn tính người dân không đi khám ngay nên hầu hết bệnh nhân vào viện trong tình trạng sốc vì đau, mặt mày xanh xám, nhợt nhạt lo âu, sợ hãi, toát mồ hôi, thân nhiệt hạ thấp dưới 37 độ C, mạch nhỏ nhanh có khi không đếm được. Nhiều người bị viêm phúc mạc rất nguy hiểm.
“Moi ngươi không nên chủ quan với sức khỏe của bản thân, nên đi khám bệnh sớm nếu thấy có các biểu hiện của viêm loét da day – ta trang vơi cac triêu chưng như nóng rát vùng thượng vị, ợ hơi, ợ chua… để được tư vấn điều trị thích hợp, kịp thời, tránh xảy ra các biến chứng nguy hiểm như thủng tạng rỗng, xuất huyết dạ dày, ung thư”, BS Pham Văn Hiêp khuyến cáo.
Theo baodansinh
Bệnh viện Trung ương Quân đội 108: Điều trị ung thư thực quản bằng cách mổ nội soi hoàn toàn
Các bác sĩ của Bệnh viện Trung ương quân đội (TWQĐ) 108 vừa phẫu thuật điều trị ung thư thực quản bằng phương pháp nội soi 2 đường bụng ngực cho bệnh nhân N.V.M (70 t.uổi, Bắc Giang).
Nhờ ưu điểm của phương pháp mới ít xâm lấn nên ông M. nhanh chóng phục hồi sức khỏe và được ra viện sớm.
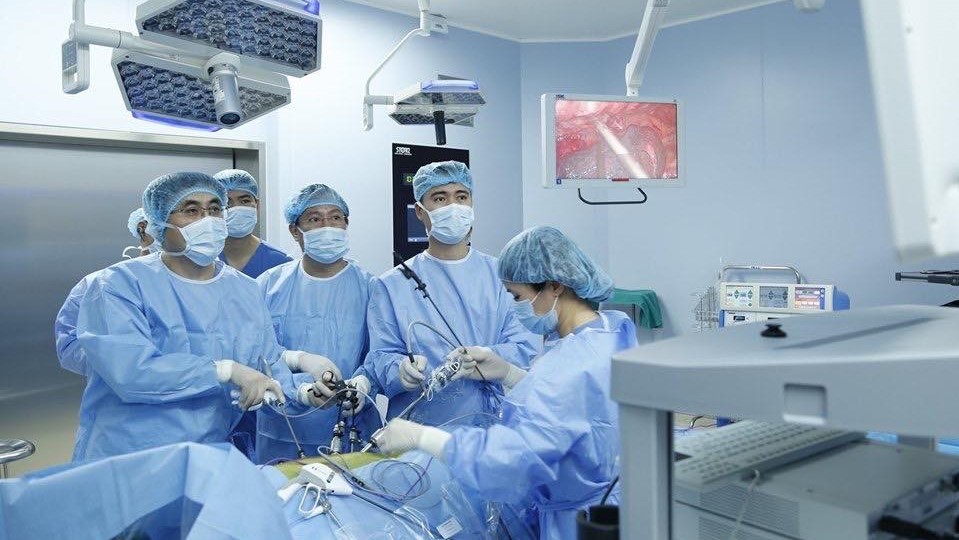
Các bác sĩ của Bệnh viện TWQĐ 108 phẫu thuật nội soi chữa ung thư thực quản cho bệnh nhân M.
Chiều nay, 18/10, đại diện BV TWQĐ 108 cho hay, khi ông M. nhập viện, các bác sĩ đã xác định ông M. bị ung thư thực quản giai đoạn 2, là lý do khiến ông thường xuyên đau trước ngực.
Để giải quyết khối u cho ông M. các bác sĩ đã quyết định phẫu thuật cho ông M. Điều đặc biệt, giáo sư Yamada, chuyên gia hàng đầu về phẫu thuật thực quản của Nhật Bản, đã cùng các bác sỹ của Bệnh viện TWQĐ 108 tiến hành ca phẫu thuật theo phương pháp mới: Mổ nội soi hoàn toàn 2 đường bụng ngực, thay thực quản bằng dạ dày đặt sau xương ức.
Chia sẻ thêm về ưu điểm của phương pháp phẫu thuật nội soi hoàn toàn, PGS.TS. Nguyễn Anh Tuấn – Chủ nhiệm khoa Phẫu thuật Ống tiêu hóa, Bệnh viện TWQĐ 108 – thông tin: “Phương pháp điều trị ung thư thực quản phổ biến hiện nay là phẫu thuật nội soi theo đường ngực, để cắt toàn bộ thực quản. Sau đó mổ mở hoặc mổ nội soi, để cắt một phần dạ dày, tạo thành ống cuốn rồi nối với thực quản ở phần cổ, để phục hồi lưu thông tiêu hóa”.
Theo PGS.TS. Nguyễn Anh Tuấn, phương pháp này rất phức tạp, lại có nhiều hạn chế. Đầu tiên, các bác sĩ phải mổ mở ổ bụng, khiến bệnh nhân phải chịu dau đớn với một vết mổ dài. Bên cạnh đó, ống cuốn làm từ dạ dày dễ bị tổn thương khi xạ trị bổ sung, hoặc khi ung thư thực quản tái phát. Miệng nối ống cuốn và thực quản cổ thường bị thiếu m.áu nuôi dưỡng, gây ra tình trạng hẹp miệng nối, khiến cho bệnh nhân ăn uống khó khăn, ảnh hưởng đến chất lượng sống.
Trong khi đó, phương pháp mới sẽ khắc phục được những hạn chế của các phương pháp đang được sử dụng phổ biến hiện nay. Bệnh nhân không còn đường mở bụng nên chỉ còn một đường mở duy nhất tại cổ, nên thời gian hồi phục nhanh do các vết mổ nhỏ, hạn chế gây tổn thương tới các cơ quan còn lành lặn khác, giúp hạn chế tai biến, mất an toàn người bệnh.
Nhờ phương pháp phẫu thuật mới, ông M. đã hồi phục nhanh, được ra viện sớm.
PGS.TS. Nguyễn Anh Tuấn chia sẻ “Với việc triển khai phương pháp mới, chúng tôi hi vọng sẽ mang lại cho người bệnh ung thư thực quản kết quả điều trị tốt hơn”.
Theo viettimes
