Phù mạch di truyền đặc trưng bởi nhiều đợt phù nề (da, hô hấp) gây nguy hiểm đến tính mạng.
Cả nước có 19 bệnh nhân được chẩn đoán.
Phù mặt, tay chân, hô hấp, s.inh d.ục
Theo Trung tâm Da liễu – dị ứng, Bệnh viện T.Ư Quân đội 108, bệnh phù mạch có tỷ lệ mắc xấp xỉ khoảng 1/50.000 dân và thường khởi phát đa phần trước 20 t.uổi.
Tại Việt Nam, trên cả nước, hiện mới chỉ có 19 bệnh nhân được chẩn đoán mắc bệnh phù mạch di truyền, trong đó Hà Nội có 3 bệnh nhân.
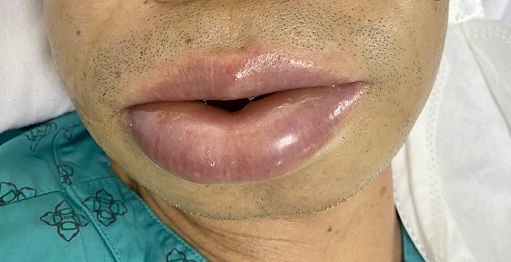
Hình ảnh phù vùng mặt ở bệnh nhân mắc phù mạch di truyền được điều trị tại Trung tâm Da liễu – dị ứng. Ảnh BỆNH VIỆN T.Ư QUÂN ĐỘI 108
Mới đây, các bác sĩ của trung tâm tiếp nhận nam bệnh nhân nhập viện trong tình trạng sưng nề mặt, môi. Để chẩn đoán đúng bệnh, bệnh nhân được bác sĩ khám, đ.ánh giá và chỉ định làm xét nghiệm chuyên sâu.
Một bác sĩ điều trị của Trung tâm Da liễu – dị ứng cho hay, phù mạch di truyền là một bệnh di truyền gen trội đặc trưng bởi nhiều đợt phù nề da, niêm mạc hoặc dưới niêm mạc thường gặp ở da, hệ tiêu hóa và đường hô hấp. Bệnh nếu không được chẩn đoán và điều trị kịp thời sẽ gây nguy hiểm đến tính mạng.
Biểu hiện của bệnh là phù nề các vùng khác nhau trên cơ thể như: mặt, môi, mắt, tay, chân, s.inh d.ục…; tái phát nhiều lần, không kèm theo nổi ban đỏ, mày đay.
Bệnh nhân có thể có những biểu hiện của tắc nghẽn đường tiêu hóa như: buồn nôn, nôn, đau bụng do phù thành ruột.
Đáng lưu ý, phù thanh quản là một biểu hiện lâm sàng cấp cứu và có thể đe dọa đến tính mạng bệnh nhân do tắc nghẽn đường thở.
Phân biệt với dị ứng
Thông tin từ Bệnh viện Nhi T.Ư cũng cho biết, các bác sĩ từng ghi nhận bệnh nhi 11 t.uổi bị phù mạch di truyền, xuất hiện một đợt cấp gây khó thở tiến triển nhanh.
Bệnh nhi được cấp cứu tại bệnh viện địa phương và bị chẩn đoán sai là phù thanh quản do dị ứng. Trẻ không đáp ứng với thuốc điều trị dị ứng, sau đó t.ử v.ong do đặt nội khí quản muộn.
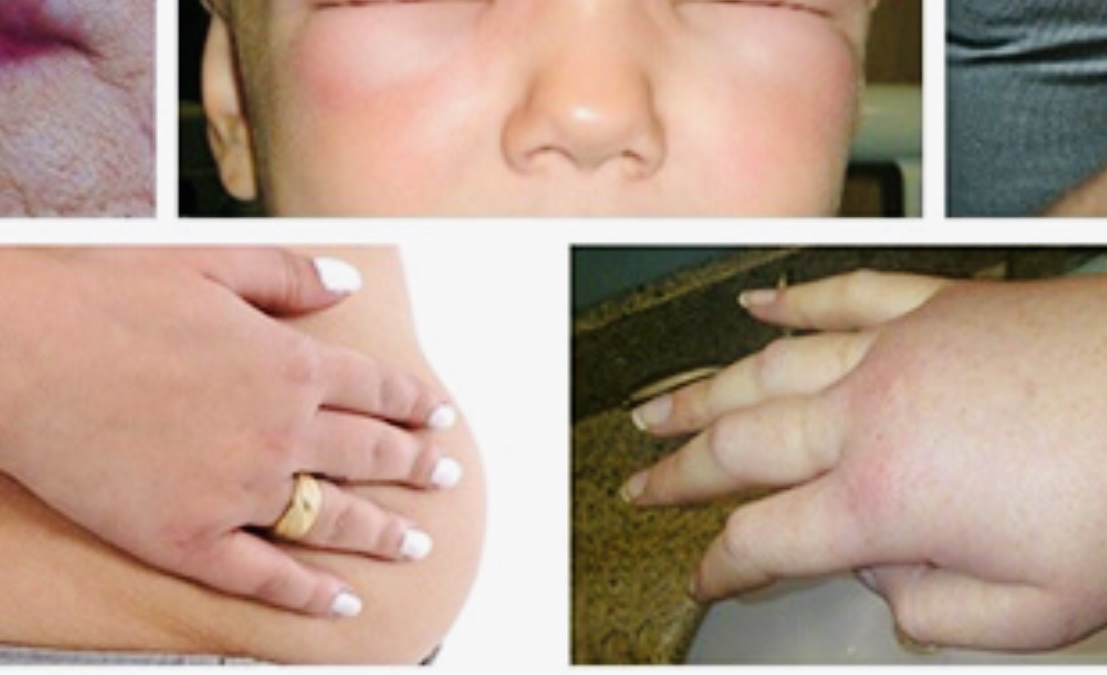
Phù mạch di truyền cần được chẩn đoán phân biệt với dị ứng hoặc bệnh gây phù khác. Ảnh BỆNH VIỆN NHI T.Ư
Bác sĩ Nguyễn Thị Quỳnh Trang (Khoa Da liễu, Trung tâm Da liễu – dị ứng, Bệnh viện T.Ư Quân đội 108) cho biết, để chẩn đoán xác định bệnh cần làm các xét nghiệm chuyên sâu định lượng bổ thể C4 và xét nghiệm đ.ánh giá nồng độ và chức năng C1-INH. Tuy nhiên, các xét nghiệm này hiện tại chỉ được thực hiện tại một số cơ sở trên cả nước.
Các thuốc điều trị đợt cấp đặc hiệu đều là những thuốc có giá thành cao và ở hiện Việt Nam chưa có.
Bệnh nhân vào viện trong đợt cấp được điều trị bằng truyền huyết tương tươi đông lạnh, những bệnh nhân khó thở do phù thanh quản nặng cần mở khí quản cấp cứu. Bên cạnh điều trị các đợt cấp bệnh nhân cần điều trị dự phòng do bác sĩ điều trị kê đơn.
Bác sĩ Trang chia sẻ, đối với những trường hợp phù mạch di truyền cần thực hiện can thiệp ngoại khoa (phẫu thuật) phải hết sức cân nhắc và thận trọng, vì những tác động của chấn thương ngoại khoa có thể làm bệnh thêm trầm trọng.
Việc chẩn đoán bệnh phù mạch di truyền cần kết hợp các triệu chứng lâm sàng đặc hiệu và các xét nghiệm chuyên sâu. Vì vậy, bệnh nhân khi có các triệu chứng nghi ngờ cần đến các cơ sở y tế chuyên khoa để được khám, chẩn đoán, điều trị kịp thời, tránh gây nguy hiểm đến tính mạng.
“Khi gia đình có người mắc bệnh phù mạch di truyền thì con cái cần được khám, chẩn đoán sớm và có biện pháp can thiệp phù hợp”, bác sĩ Quỳnh Trang lưu ý.
Phù mạch di truyền là một bệnh di truyền hiếm gặp, có tỷ lệ ảnh hưởng khoảng 1/50.000 người trên thế giới.
Hầu hết các trường hợp phù mạch di truyền có đột biến gen làm ảnh hưởng tới số lượng hoặc chất lượng của C1-INH, một chất ức chế bradykinin. Sự thiếu hụt này làm tăng hoạt động bradykinin và gây ra phù mạch.
Khi người bệnh có càng nhiều đặc điểm phù hợp dưới đây, thường được hướng tới phù mạch di truyền:
Biểu hiện phù mạch đơn độc, không kèm mày đay hay ngứa, xuất hiện tái đi tái lại thành từng đợt, thường tự thoái lui trong vòng 72 giờ. Triệu chứng có thể xuất hiện đột ngột không có lý do, hoặc theo sau các yếu tố kích gợi như: căng thẳng, phẫu thuật, chấn thương, chu kỳ k.inh n.guyệt, nhổ răng, vị trí tì đè nhiều.
Tại vị trí sắp xảy ra phù có nổi các vết ban đỏ (hồng ban lưới) hoặc cảm giác châm chích.
Triệu chứng phù không giảm với các thuốc điều trị dị ứng thông thường và có thể kèm theo triệu chứng đường tiêu hóa như: đau bụng, đôi khi đau dữ dội (do phù nề thành ruột), buồn nôn, nôn ói, tiêu chảy. Hoặc triệu chứng khó thở do phù nề thanh quản.
Gia đình có thể có người thân trong dòng họ mắc bệnh tương tự (gặp trong 75% trường hợp bệnh nhân). Không có t.iền sử gia đình không loại trừ bệnh lý này.
Triệu chứng bắt đầu xuất hiện lần đầu từ lúc còn nhỏ, và có xu hướng tái phát nhiều và nặng lên vào t.uổi dậy thì.
(Hội Hen – dị ứng – miễn dịch lâm sàng Việt Nam)
Nấc cụt nửa năm mới chịu đi khám, người đàn ông phải chạy thận nhân tạo
Người đàn ông đã chủ quan với dấu hiệu tưởng chừng rất bình thường này, đến khi phát hiện thì đã muộn.
Trong một chương trình về sức khỏe “Hot Doctor” của Đài Loan (Trung Quốc), bác sĩ Hong Yongxiang chia sẻ một trường hợp đặc biệt khiến mọi người sửng sốt.
Theo đó, bệnh nhân là một người đàn ông 50 t.uổi, bị nấc liên tục hơn nửa năm. Kể cả khi ngủ vào ban đêm, cơn nấc vẫn diễn ra khiến ông rất khó chịu.
Vì thế, ông quyết định tới khoa tiêu hóa để kiểm tra. Bác sĩ khám cho ông lúc đó nhận thấy có điều gì đó không ổn nên đã cho tiến hành siêu âm vùng bụng. Kết quả cho thấy thận của người đàn ông đã bị hỏng.

Người đàn ông bị nấc cụt suốt nửa năm. (ảnh minh họa)
Thông thường, con người có 2 quả thận, mỗi quả thận có chiều dài khoảng 10cm, nhưng thận của người đàn ông chỉ còn lại 7,5cm.
Bác sĩ cho biết, khi một quả thận đạt kích thước này, thường bệnh nhân mắc bệnh thận giai đoạn cuối. Người đàn ông được chẩn đoán mắc bệnh urê huyết. Triệu chứng điển hình của bệnh urê huyết là chóng mặt, thiếu m.áu, ăn không ngon, phù nề…
Bác sĩ cho biết, tình trạng của người đàn ông khá đặc biệt, nguyên nhân gây ra những cơn nấc thường xuyên là do bệnh urê huyết.
Sau khi được chạy thận nhân tạo, triệu chứng nấc của người đàn ông này không còn xuất hiện.
Theo thông tin từ Bệnh viện Đa khoa Cựu chiến binh Cao Hùng, bệnh urê huyết khiến cho chức năng thận suy giảm, cơ thể không thể duy trì quá trình trao đổi chất bình thường dẫn đến không có khả năng thải chất độc và tích tụ trong cơ thể.
Không có cách điều trị hiệu quả bệnh urê huyết trước khi bắt đầu điều trị thay thế thận, nhưng việc kiểm soát huyết áp và chế độ ăn ít protein có thể làm chậm sự suy giảm chức năng thận và làm giảm các triệu chứng urê huyết.
Dữ liệu chỉ ra rằng, nếu bệnh urê huyết đã đạt đến mức giai đoạn cuối, chỉ có thể thuyên giảm các triệu chứng bằng liệu pháp thay thế thận. Hiện tại có 3 phương pháp điều trị cho liệu pháp thay thế thận là “chạy thận nhân tạo”, “thẩm phân phúc mạc” (lọc màng bụng) và “ghép thận”.
