Ngày 6/10, Bộ Y tế ban hành “Hướng dẫn chẩn đoán và điều trị COVID-19″. Hướng dẫn mới nhất này sẽ thay thế hướng dẫn do Bộ Y tế ban hành hồi tháng 7/2021. Đây là phiên bản lần thứ 7.
Về triệu chứng lâm sàng của người mắc COVID-19
Hướng dẫn “Chẩn đoán và điều trị COVID-19 do chủng virus SARS-CoV-2″ cho biết, thời gian ủ bệnh từ 2-14 ngày, trung bình từ 5-7 ngày, thể delta có thời gian ủ bệnh ngắn hơn.
Ở giai đoạn khởi phát: Chủng alpha có các biểu hiiện sốt, ho khan, mệt mỏi, đau họng, đau đầu. Một số trường hợp bị nghẹt mũi, chảy nước mũi, mất vị giác và khứu giác, buồn nôn, tiêu chảy, đau bụng…
Chủng mới (delta): đau đầu, đau họng, chảy nước mũi, ho, sốt, tiêu chảy, khó thở, đau cơ.
Diễn biến:
– Đối với thể alpha, 80% bệnh nhân COVID-19 có triệu chứng nhẹ, 20% bệnh nhân diễn biến nặng và diễn biến nặng thường khoảng 5-10 ngày và 5% cần phải điều trị tại các đơn vị hồi sức tích cực với biểu hiện suy hô hấp cấp, tổn thương phổi do COVID-19, tổn thương vi mạch gây huyết khối và tắc mạch, viêm cơ tim, sốc n.hiễm t.rùng, suy chức năng cơ quan bao gồm tổn thương thận cấp, tổn thương não, tổn thương tim và dẫn đến t.ử v.ong.
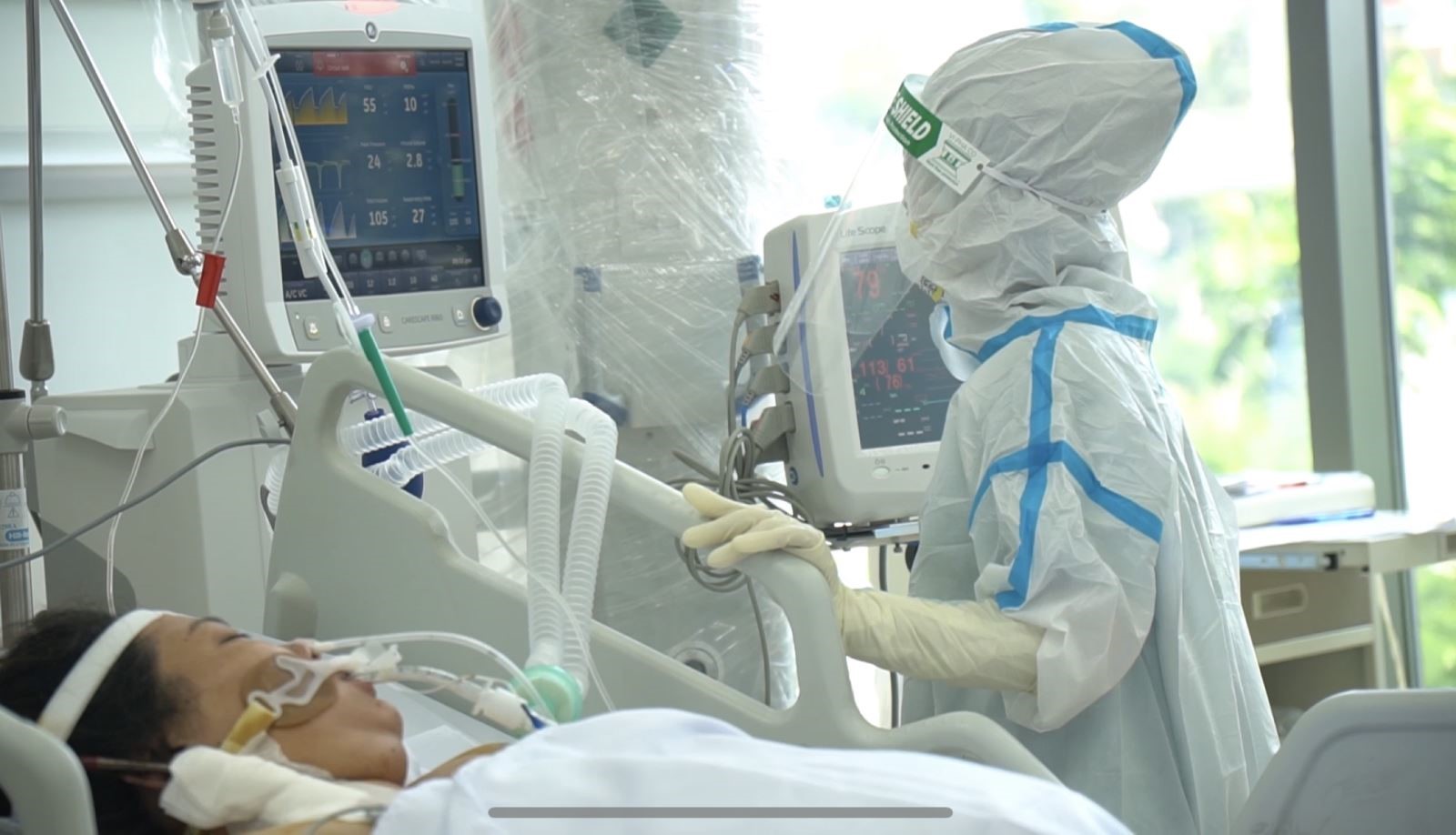
Điều trị bệnh nhân COVID-19 tại Trung tâm hồi sức tích cực người bệnh COVID-19 ở TP.HCM.
– Đối với thể delta, tỉ lệ nhập viện cấp cứu 5,7% (cao hơn 4.2% alpha), tỉ lệ nhập viện, nhập ICU và t.ử v.ong tăng hơn trước. Ngoài ra chủng delta liên quan đến tăng mức độ nặng của bệnh biểu hiện bởi tăng nhu cầu oxy, nhập ICU hoặc t.ử v.ong so với những chủng khác. Ngoài ra chủng delta có tải lượng vi rút cao hơn 1.260 lần so với 19A/19B và khả năng lây cao hơn 15-20% so với chủng khác.
Giai đoạn hồi phục của bệnh nhân COVID-19
– Đối với trường hợp nhẹ và trung bình, sau 7-10 ngày, bệnh nhân hết sốt, toàn trạng khá lên, tổn thương phổi tự hồi phục, có thể gặp mệt mỏi kéo dài.
– Những trường hợp nặng: Biểu hiện lâm sàng kéo dài, hồi phục từ 2-3 tuần, mệt mỏi kéo dài đến hàng tháng.
– Những trường hợp nguy kịch có thể phải nằm hồi sức kéo dài nhiều tháng, có thể tiến triển xơ phổi, ảnh hưởng tâm lý, yếu cơ kéo dài.
– Một số trường hợp sau nhiễm SARS-CoV-2, gặp các rối loạn kéo dài: bệnh lý tự miễn, hội chứng thực bào…
Về thuốc điều trị cho bệnh nhân COVID-19
Hướng dẫn nêu rõ, đối với thuốc kháng virus:
– Nếu là thuốc chưa được Tổ chức Y tế thế giới khuyến cáo sử dụng, chưa được cấp phép lưu hành, chưa được cấp phép sử dụng khẩn cấp tại bất kỳ nước nào trên thế giới, việc sử dụng phải tuân thủ các quy định về thử nghiệm lâm sàng của Bộ Y tế.
– Nếu là thuốc đã được Tổ chức Y tế thế giới khuyến cáo sử dụng hoặc được cấp phép lưu hành, hoặc được cấp phép sử dụng khẩn cấp tại ít nhất 1 nước trên thế giới thì có thể được chỉ định điều trị theo diễn biến bệnh lý của người bệnh (ví dụ: thuốc remdesivir, favipiravir,…).
Thuốc Remdesivir chỉ định đối với bệnh nhân nội trú khởi phát bệnh chưa quá 10 ngày có suy hô hấp phải thở oxy, thở oxy lưu lượng dòng cao (HFNC), hoặc thở máy không xâm nhập; Nên phối hợp với corticoid (ưu tiên dexamethason).
Ưu tiên sử dụng thuốc cho nhóm nguy cơ cao: người bệnh trên 65 t.uổi, người có bệnh nền, người bệnh béo phì (BMI> 25).
Không nên bắt đầu sử dụng cho người bệnh COVID-19 cần thở máy xâm nhập, chạy ECMO. Với các trường hợp đã được điều trị bằng remdesivir trước khi thở máy xâm nhập hoặc ECMO thì có thể tiếp tục dùng remdesivir cho đủ liệu trình.
Thuốc Favipiravir 200m và Molnupiravir 400mg chỉ định dùng cho bệnh nhân nhẹ. Riêng thuốcMolnupiravir 400mg liều dùng theo thuyết minh đề cương thử nghiệm lâm sàng đã được phê duyệt.
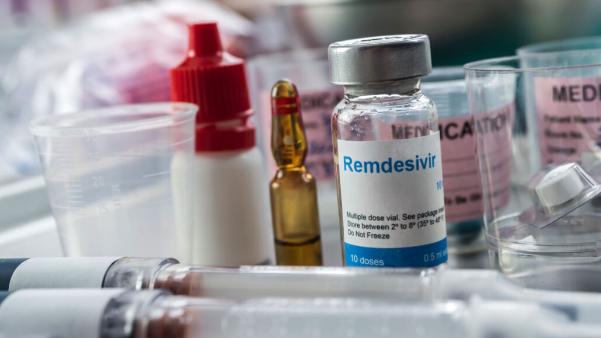
Thuốc Remdesivir chỉ định đối với bệnh nhân COVID-19 nội trú khởi phát bệnh chưa quá 10 ngày có suy hô hấp phải thở oxy, thở oxy lưu lượng dòng cao (HFNC), hoặc thở máy không xâm nhập.
Đối với thuốc kháng thể kháng virus:
– Nếu là thuốc chưa được Tổ chức Y tế thế giới khuyến cáo sử dụng, chưa được cấp phép lưu hành, chưa được cấp phép sử dụng khẩn cấp tại bất kỳ nước nào trên thế giới, việc sử dụng phải tuân thủ các quy định về thử nghiệm lâm sàng của Bộ Y tế.
– Nếu là thuốc đã được Tổ chức Y tế thế giới khuyến cáo sử dụng hoặc được cấp phép lưu hành, hoặc được cấp phép sử dụng khẩn cấp tại ít nhất 1 nước trên thế giới thì có thể được chỉ định điều trị theo diễn biến bệnh lý của người bệnh (ví dụ: thuốc casirivimab 600 mg imdevimab 600 mg, bamlanivimab etesevimab,…).
Đối với thuốc ức chế Interleukin-6:
– Nếu là thuốc chưa được Tổ chứcY tế thế giới khuyến cáo sử dụng, chưa được cấp phép lưu hành, chưa được cấp phép sử dụng khẩn cấp tại bất kỳ nước nào trên thế giới: việc sử dụng phải tuân thủ các quy định về thử nghiệm lâm sàng của Bộ Y tế.
– Nếu là thuốc đã được Tổ chức Y tế thế giới khuyến cáo sử dụng hoặc được cấp phép lưu hành, hoặc được cấp phép sử dụng khẩn cấp tại ít nhất 1 nước trên thế giới thì có thể được chỉ định điều trị theo diễn biến bệnh lý của người bệnh (ví dụ: thuốc tocilizumab,…).
Hướng dẫn phiên bản lần thứ 7 của Bộ Y tế cũng ghi rõ chú ý trong điề u tr ị ch ống cơn bão cytokin đối với bệnh nhân COVID-19
– Khởi đầu tăng liều ngay khi có dấu hiệu chuyển độ nặng của bệnh.
– Sử dụng corticoid liều cao nên duy trì
– Theo dõi đáp ứng điều trị: triệu chứng lâm sàng cải thiện, kết quả xét nghiệm các chỉ số viêm (CRP, IL-6, LDH, Ferritin…). Nếu không cải thiện, phối hợp sử dụng kháng thể đơn dòng ức chế IL-6, lọc m.áu.
– Chú ý tầm soát nhiễm khuẩn, nấm thứ phát.
– Chú ý điều chỉnh đường huyết và điện giải.
– Có thể dùng cùng lúc với các thuốc kháng thể đơn dòng, kháng IL-6 hoặc remdesivir.
Tiêu chuẩn xuất viện của bệnh nhân COVID-19
Đối với các trường hợp không có triệu chứng lâm sàng trong suốt thời gian điều trị được ra viện khi đã được cách ly điều trị tại cơ sở thu dung, điều trị COVID- 19 tối thiểu 10 ngày và có kết quả xét nghiệm bằng phương pháp real-time RT-PCR âm tính với SARS-CoV-2 hoặc nồng độ vi rút thấp (Ct 30) vào ngày thứ 9.
Đối với các trường hợp có triệu chứng lâm sàng được ra viện khi đủ các điều kiện sau: Được cách ly điều trị tại cơ sở thu dung, điều trị COVID-19 tối thiểu 14 ngày; Các triệu chứng lâm sàng hết trước ngày ra viện từ 3 ngày trở lên; Có kết quả xét nghiệm bằng phương pháp real-time RT-PCR âm tính với SARS-CoV-2 hoặc nồng độ vi rút thấp (Ct 30) vào trước ngày ra viện.
Thêm hơn 156.000 lọ thuốc Remdesivir điều trị COVID-19 được Bộ Y tế phân bổĐỌC NGAY
Người đã tiêm đủ liều vaccine hoặc đã khỏi COVID-19 từ TP HCM về các địa phương tự theo dõi sức khoẻ tại nhàĐỌC NGAY
Đối với các trường hợp cách ly điều trị trên 10 ngày và có kết quả xét nghiệm bằng phương pháp real-time RT-PCR nhiều lần có nồng độ vi rút CTđược ra viện đủ các điều kiện sau: Đã được cách ly điều trị tại cơ sở thu dung, điều trị COVID-19 đủ 21 ngày tính từ ngày có kết quả xét nghiệm dương tính với vi rút SARS-CoV-2; Các triệu chứng lâm sàng hết trước ngày ra viện từ 3 ngày trở lên.
Người được ra viện sẽ được giám sát tại nhà bởi y tế cơ sở và CDC địa phương. Người bệnh sau khi ra viện cần ở tại nhà và tự theo dõi trong 7 ngày (hướng dẫn trước là cách ly 14 ngày). Đo thân nhiệt 2 lần/ngày. Nếu thân nhiệt cao hơn 38oC ở hai lần đo liên tiếp hoặc có bất kỳ dấu hiệu lâm sàng bất thường nào thì cần báo cho y tế cơ sở để thăm khám và xử trí kịp thời. Tuân thủ thông điệp 5K.
Đối với người bệnh ra viện thuộc trường hợp cách ly điều trị trên 10 ngày và có kết quả xét nghiệm bằng phương pháp real-time RT-PCR nhiều lần có nồng độ vi rút Ct
Đo thân nhiệt 2 lần/ngày. Nếu thân nhiệt cao hơn 38oC ở hai lần đo liên tiếp hoặc có bất kỳ dấu hiệu lâm sàng bất thường nào thì cần báo cho y tế cơ sở để thăm khám và xử trí kịp thời.
12 dấu hiệu cảnh báo cơ thể nhiễm SARS-CoV-2
Ngoài sốt, ho, bệnh nhân Covid-19 có thể có biểu hiện đau đầu, đau họng, rát họng, sổ mũi, một số có thể mất khứu giác, tiêu chảy.
Theo thống kê của Tiểu ban điều trị, Bộ Y tế, trong số các bệnh nhân Covid-19 đang điều trị khoảng 57% chưa có triệu chứng lâm sàng, gần 30% có triệu chứng lâm sàng nhẹ, khoảng 5% biểu hiện lâm sàng ở mức trung bình, còn lại là các trường hợp nặng, nguy kịch.
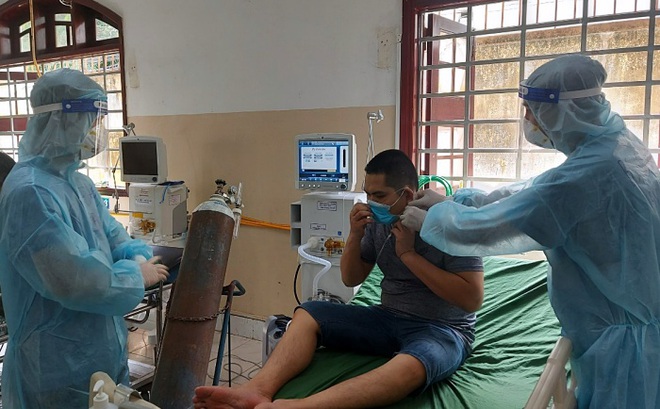
Nơi điều trị bệnh nhân Covid-19 tại Đồng Nai.
Các dấu hiệu, biểu hiện nhiễm SARS-CoV-2 gồm:
– Ho
– Sốt (trên 37,5 độ C)
– Đau đầu
– Đau họng, rát họng
– Sổ mũi, chảy mũi, ngạt mũi
– Khó thở
– Đau ngực, tức ngực
– Đau mỏi người, đau cơ
– Mất vị giác
– Mất khứu giác
– Đau bụng, buồn nôn
– Tiêu chảy
Theo GS.TS Nguyễn Văn Kính, thời gian ủ bệnh là 2-14 ngày, trung bình 5-7 ngày. Mới đầu, người bệnh có thể thấy sốt, ho khan, mệt mỏi, đau họng. Một số trường hợp có biểu hiện rối loạn khứu giác hoặc tê lưỡi..
Trong giai đoạn toàn phát và diễn biến, hầu hết các bệnh nhân chỉ bị sốt nhẹ, ho, mệt mỏi và không bị viêm phổi và tự hồi phục sau một tuần. Một số trường hợp có viêm kết mạc, dấu hiệu viêm đỏ đầu ngón chân…
Một số trường hợp có thể viêm phổi, viêm phổi nặng, diễn tiến tới suy hô hấp cấp nặng sốc n.hiễm t.rùng, rối loạn thăng bằng kiềm-toan, rối loạn đông m.áu, trầm cảm, rối loạn tâm lý, suy chức năng các cơ quan dẫn đến t.ử v.ong. T.ử v.ong xảy ra nhiều hơn ở người cao t.uổi, người suy giảm miễn dịch và mắc bệnh mạn tính kèm theo, GS Kính cho biết.
Sau giai đoạn toàn phát 7-10 ngày, nếu không có hội chứng hô hấp cấp tiến triển ARDS, bệnh nhân sẽ hết sốt, các dấu hiệu lâm sàng dần trở lại bình thường và khỏi bệnh.
Ở t.rẻ e.m, đa số trẻ mắc Covid-19 có biểu hiện lâm sàng nhẹ hơn người lớn, hoặc không có triệu chứng. Các dấu hiệu thường gặp ở t.rẻ e.m là sốt và ho, hoặc biểu hiện viêm phổi nặng dẫn tới t.ử v.ong. Tuy nhiên một số trẻ mắc Covid-19 có tổn thương viêm đa cơ quan giống bệnh Kawasaski: sốt; ban đỏ hoặc xung huyết giác mạc, hoặc phù nề niêm mạc miệng, bàn tay, chân; suy tuần hoàn; biểu hiện tổn thương chức năng tim và tăng men tim; rối loạn tiêu hóa; rối loạn đông m.áu và tăng các chỉ số viêm cấp.
Các biện pháp theo dõi và điều trị chung
– Nghỉ ngơi tại giường, phòng bệnh cần được đảm báo thông thoáng (mở cửa sổ, không sử dụng điều hòa), có thể sử dụng hệ thống lọc không khí hoặc các biện pháp khử trùng phòng bệnh khác như đèn cực tím (nếu có).
– Vệ sinh mũi họng, có thể giữ ẩm mũi bằng nhỏ dung dịch nước muối sinh lý, súc miệng họng bằng dung dịch vệ sinh miệng họng thông thường.
– Giữ ấm.
– Uống đủ nước, đảm bảo cân bằng dịch, điện giải.
– Đảm bảo dinh dưỡng và nâng cao thể trạng, bổ sung vitamin nếu cần thiết.
– Hạ sốt nếu sốt cao, có thể dùng paracetamol liều 10-15 mg/kg/lần, không quá 60 mg/kg/ngày cho t.rẻ e.m và không quá 2 gam/ngày với người lớn.
– Giảm ho bằng thuốc giảm ho thông thường nếu cần thiết.
– Theo dõi chặt chẽ các dấu hiệu lâm sàng, tiến triển của tổn thương phổi trên phim X-quang và/hoặc CT phổi, đặc biệt trong khoảng ngày thứ 7-10 của bệnh, phát hiện dấu hiệu tiến triển nặng của bệnh như suy hô hấp, suy tuần hoàn để có biện pháp can thiệp kịp thời.
Một số dấu hiệu cảnh báo tình trạng cấp cứu gồm: rối loạn ý thức; khó thở, thở nhanh> 25 lần/phút hoặc SpO2 120 nhịp/phút; huyết áp tụt, huyết áp tối đa
