Ngày 25-10, tin từ Bệnh viện Đa khoa trung ương Cần Thơ cho hay các bác sĩ vừa cấp cứu thành công một trường hợp bị xuất huyết tiêu hóa từ ruột non hiếm gặp, sốc mất m.áu nguy kịch.
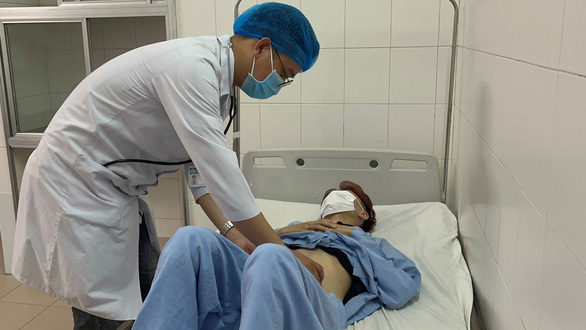
Bệnh nhân ổn định sau khi được cầm m.áu – Ảnh: BV cung cấp
Bệnh nhân là anh B. (20 t.uổi), được một bệnh viện ở Cà Mau chuyển đến trong tình trạng nguy kịch: huyết áp tụt, mạch khó đo, đi tiêu ra m.áu đỏ tươi ồ ạt. Bệnh nhân đã được cấp cứu tại bệnh viện địa phương và chuyển viện ngay đến Bệnh viện Đa khoa trung ương.
Ê kíp trực khoa cấp cứu đã tiến hành xử trí, lập 2 đường truyền cùng lúc để vừa bù nhanh dịch truyền, vừa truyền m.áu và huyết tương cấp cứu.
Ngay sau đó bệnh nhân được nội soi dạ dày và đại tràng cấp cứu; ghi nhận ở đại tràng bệnh nhân có nhiều m.áu đỏ tươi, không tìm thấy vị trí c.hảy m.áu. Bác sĩ nghi ngờ c.hảy m.áu từ ruột non nên cho chụp cắt lớp vi tính bụng có cản quang và phát hiện bị thoát mạch, c.hảy m.áu.
Các bác sĩ tiến hành chụp DSA và nút động mạch cầm m.áu cấp cứu. Sau khi xác định ổ thoát mạch từ ruột non, các bác sĩ tiến hành bơm hỗn hợp keo làm tắc ngay vị trí c.hảy m.áu. Sau can thiệp, bệnh nhân hết xuất huyết, sức khỏe ổn định, tiếp tục được theo dõi và điều trị.
Bác sĩ Bồ Kim Phương, trưởng khoa nội tiêu hóa – huyết học lâm sàng, Bệnh viện Đa khoa trung ương Cần Thơ, cho biết tỉ lệ xuất huyết tiêu hóa dưới chiếm khoảng 20/100.000 người. Trong một số trường hợp phải can thiệp khi c.hảy m.áu vẫn tiếp diễn sau điều trị nội khoa và nội soi.
Can thiệp nội mạch được xem là một trong những phương pháp nhanh, hiệu quả và an toàn. Bác sĩ sẽ luồn ống thông vào mạch m.áu của bệnh nhân, tình trạng sẽ được chẩn đoán chính xác và can thiệp vào mạch m.áu đang bị xuất huyết, nút mạch cầm m.áu nhanh.
45 phút nút mạch cho bệnh nhân mắc bệnh hiếm
Anh H. (31 t.uổi, ở Sóc Trăng) được chuyển đến BVĐK Trung ương Cần Thơ trong tình trạng đau nhiều thượng vị, mạch nhanh, huyết áp thấp, da niêm nhợt.
Các bác sĩ chẩn đoán anh này mắc bệnh rất hiếm.
Trước đó khoảng 4 ngày, anh H. xuất hiện đau âm ỉ thượng vị, tiêu phân đen được đưa đến bệnh viện địa phương cấp cứu, truyền dịch, truyền m.áu.
Kết quả chụp cắt lớp vi tính ghi nhận phình động mạch ở đầu tụy, vôi hóa tụy, nội soi đại tràng ứ đọng m.áu đỏ và đen, bệnh nhân nhanh chóng được chuyển đến BVĐK Trung ương Cần Thơ theo dõi và điều trị tiếp.
Thầy thuốc tuyến trên đã hội chẩn liên khoa với chẩn đoán: Xuất huyết tiêu hóa do vỡ giả phình động mạch vị tá tràng đi đến kết luận xử trí chụp và nút động mạch điều trị cầm m.áu các tạng số hóa xóa nền (DSA).
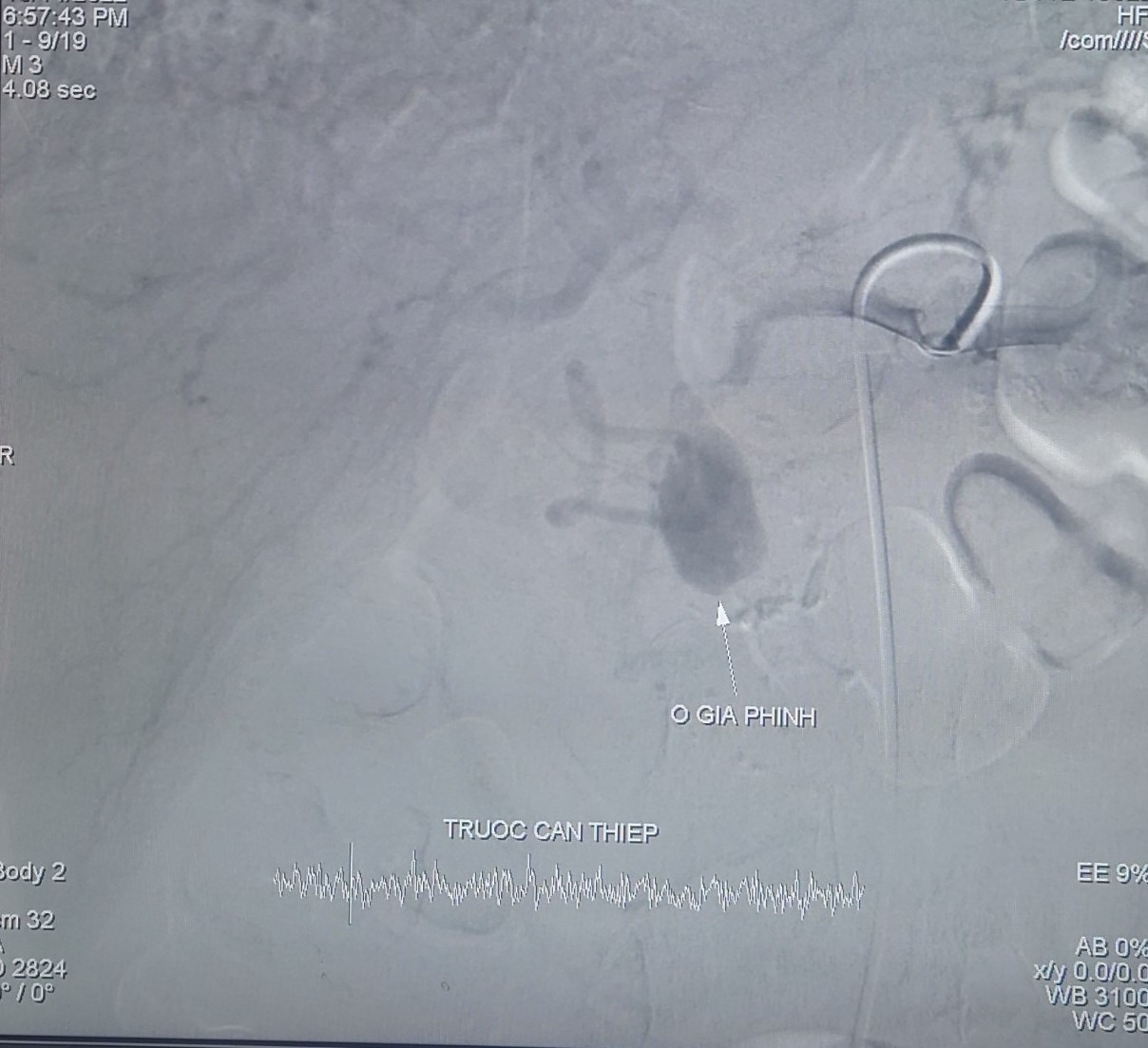

Ổ giả phình trước can thiệp (trái) và hình ảnh sau can thiệp,
Ê-kíp can thiệp do BSCKI. Trần Công Khánh – Phó Khoa Chẩn đoán hình ảnh, BVĐK Trung ương Cần Thơ thực hiện. Kết quả ghi nhận ổ giả phình kích thước lớn khoảng 15×25 mm được cấp m.áu từ nhánh động mạch vị tá tràng, tiến hành luồn chọn lọc vi ống thông vào ổ giả phình, xác định vị trí và thả 5 coil (vòng xoắn kim loại).
Kiểm tra thấy tắc hoàn toàn ổ giả phình, không ghi nhận dò động mạch tái diễn, kỹ thuật được thực hiện trong 45 phút. Sau can thiệp, dấu hiệu sinh tồn bệnh nhân ổn định, được chuyển khoa Nội Tiêu hóa – Huyết học theo dõi, điều trị tiếp. Bệnh nhân tỉnh tiếp xúc tốt, niêm hồng, không xuất huyết tiêu hóa tái phát.
Theo BSCKII Bồ Kim Phương – Trưởng Khoa Nội tiêu hóa, giả phình mạch m.áu tạng là một dạng bệnh lý rất hiếm gặp, trong đó túi giả phình thường nằm ở các động mạch thân tạng, động mạch gan, động mạch lách.
Giả phình động mạch vị tá tràng là một trong những dạng hiếm nhất, chỉ chiếm khoảng 1.5% trong các dạng phình mạch m.áu tạng. Cơ chế sinh ra các túi phình chưa thực sự được hiểu rõ, nhưng đa số các trường hợp khởi phát sau viêm tụy cấp, chấn thương, sau phẫu thuật, tăng huyết áp…
Viêm tụy chiếm đến 80% trong các trường hợp phình mạch này và nguyên nhân của sự hình thành túi giả phình là do sự tổn thương thành mạch của các động mạch lân cận.
Nhìn chung, túi phình thường không có triệu chứng và được phát hiện một cách tình cờ trên các khảo sát hình ảnh học hoặc khi có biến chứng. Tuy nhiên, các biến chứng của nó có thể rất đa dạng và nghiêm trọng.
Tùy thuộc tương quan giải phẫu, kích thước và sự ăn mòn mà túi phình có thể được biểu hiện như tràn m.áu ổ bụng, xuất huyết tiêu hóa hoặc hiếm gặp hơn là c.hảy m.áu đường mật nếu túi phình vỡ vào ống mật chủ và ống tụy chính.
Các túi phình mạch tạng thường không có triệu chứng hoặc là nguyên nhân gây ra các triệu chứng đau bụng mơ hồ cho tới khi có biến chứng vỡ, bệnh nhân sẽ có các triệu chứng như đau bụng cấp, xuất huyết tiêu hóa, nặng hơn là ảnh hưởng về huyết động và thậm chí đe dọa tính mạng.
Phẫu thuật cấp cứu được xem là phương pháp điều trị cổ điển, tuy nhiên đây là phương pháp xâm lấn, có nguy cơ cao và hậu phẫu vất vả.
Với những tiến bộ trong kỹ thuật can thiệp trong vài năm gần đây, các túi phình mạch tạng có thể được điều trị bởi kĩ bằng can thiệp nội mạch, là kỹ thuật ít xâm lấn, sử dụng các dụng cụ thuyên tắc túi phình (Coils) hoặc đặt stent phủ (Covered stent) và y văn trên thế giới đều cho các kết quả khả quan.
