Túi phình động mạch não khá thường gặp, ước tính khoảng 2% – 3% dân số. Như vậy, với dân số gần 100 triệu người, Việt Nam có khoảng 2 – 3 triệu “quả b.om n.ổ chậm”.

Bị túi phình mạch m.áu não nếu không điều trị đúng, hậu quả sẽ khó lường.
PGS.TS. BS Nguyễn Huy Thắng – Phó chủ tịch Hội Đột quỵ Việt Nam, Trưởng khoa Bệnh lý mạch m.áu não, Bệnh viện Nhân dân 115 (TPHCM) – cho biết, bệnh lý túi phình động mạch não khá thường gặp. Ước tính khoảng 2-3% trong dân số và có thể cao hơn ở người lớn t.uổi. Như vậy, tại Việt Nam, có khoảng 2-3 triệu “b.om n.ổ chậm” do túi phình động mạch não. Mặc dù vậy, tỷ lệ xuất huyết màng não do vỡ túi phình hiện nay chỉ vào khoảng 6-10 ca/100.000 dân.
Túi phình kích thước bao nhiêu sẽ vỡ?
Có nhiều yếu tố làm tăng nguy cơ vỡ túi phình như: t.uổi cao, tăng huyết áp, hút thuốc lá, gia đình đã có người bị vỡ túi phình… Tuy vậy, kích thước túi phình được xem là yếu tố quan trọng nhất và có tính quyết định trong việc xử trí.
Tổ chức nghiên cứu túi phình động mạch não ISUIA thống kê có 1.692 bệnh nhân bị túi phình động mạch não với kích thước từ 2mm trở lên. Trong số đó, 1.077 bệnh nhân mang túi phình chưa vỡ.
Trong 5 năm, người có túi phình động mạch não nhỏ hơn 7mm nguy cơ vỡ rất thấp, người có túi phình nằm ở các vị trí tuần hoàn trước không bị vỡ, 1,5% người có nguy cơ vỡ của túi phình động mạch thông sau. Tuy vậy, nguy cơ vỡ sẽ tăng lên nếu kích thước túi phình trong khoảng 7-12mm, đặc biệt lớn hơn 12mm.
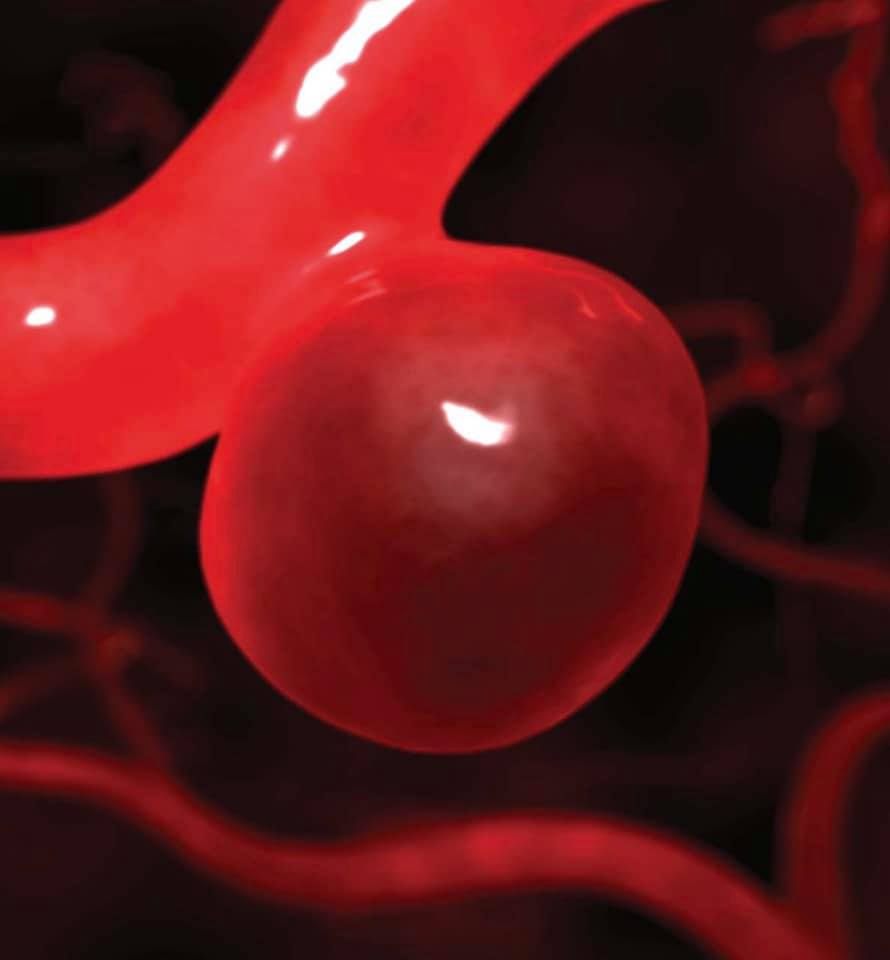
Túi phình mạch m.áu não
3 giải pháp đối với các túi phình động mạch não chưa vỡ
– Phẫu thuật kẹp túi phình: có 2 nghiên cứu phân tích gộp, đ.ánh giá kết quả phẫu thuật kẹp túi phình chưa vỡ. Kết quả cho thấy, tỷ lệ tàn phế là 4,1% và 10,9%; tỷ lệ t.ử v.ong lần lượt là 1% và 2,9%. Nguy cơ t.ử v.ong có thể hơn 20% với túi phình tuần hoàn sau hoặc túi phình kích thước lớn.
– Can thiệp bít lại túi phình: dựa trên các phân tích gộp, tỷ lệ kết quả không tốt ở nhóm điều trị can thiệp 3% – 4%; tỷ lệ t.ử v.ong 1% – 2%. Trong nghiên cứu ISUIA, tỷ lệ t.ử v.ong ở nhóm can thiệp là 3,1%. Nguy cơ t.ử v.ong cũng sẽ cao hơn với túi phình tuần hoàn sau hoặc túi phình kích thước lớn.
– Điều trị bảo tồn: bao gồm kiểm soát huyết áp, tránh t.huốc l.á, bia rượu. Quan trọng, cần theo dõi túi phình bằng các kỹ thuật hình ảnh mạch m.áu không xâm lấn (MRA hoặc CTA) sau 6 tháng, hoặc 1 năm để đ.ánh giá việc gia tăng kích thước. Lưu ý, chỉ nên chọn 1 kỹ thuật hình ảnh học để theo dõi (nếu đã chọn MRA lần đầu, thì nên lặp lại MRA sau đó) nhằm tránh sai số giữa 2 kỹ thuật. Đây là lựa chọn hợp lý cho túi phình chưa vỡ có kích thước nhỏ hơn 7mm.
Tóm lại, hiện nay chưa có chứng cứ cho thấy lợi ích của việc can thiệp so với điều trị bảo tồn trên đối tượng có túi phình kích thước từ 7-12 mm. Do đó, nhóm bệnh nhân này nên được theo dõi kích thước mỗi 6 tháng. Việc quyết định can thiệp sẽ tùy thuộc vào những yếu tố đi kèm như: t.uổi, t.iền sử gia đình, vị trí ở động mạch thông sau, kích thước gia tăng trong quá trình theo dõi.
Riêng túi phình có kích thước lớn hơn 12mm nên được xử trí sớm. Đặc biệt khi bệnh nhân trẻ và có t.iền sử gia đình từng bị bệnh này.
Nơi giành lại mạng sống người bệnh tính từng giây
Trung tâm Đột quỵ thuộc BV Nhân dân 115 TP.HCM áp dụng kỹ thuật điều trị hiện đại và đã cứu sống gần 90% bệnh nhân đột quỵ.
Chiều 29-5, bước vào Trung tâm Đột quỵ của Bệnh viện (BV) Nhân dân 115 TP.HCM, PV Pháp Luật TP.HCM ghi nhận gần 40 bệnh nhân đột quỵ nằm trên giường gần như bất động, tay chân xụi lơ. Trong đó không ít người phải dùng máy thở.
Cứu sống cho dù tới bệnh viện trễ
Phòng bệnh lặng ngắt, chỉ có tiếng máy tít tít đều đặn vang lên khắp nơi. Nghe hỏi bệnh, bà NTTC (56 t.uổi, ở tỉnh Long An) mấp máy đôi môi, không nói thành lời. “Tay chân người bị đột quỵ rất yếu, phát ngôn lại khó khăn. Bà C. cần điều trị thêm vài ngày mới dần cải thiện chức năng cầm nắm và nói” – chị Trần Thị Kim Giàu, điều dưỡng trưởng Khoa bệnh lý mạch m.áu não, cho biết.
Theo chị Giàu, bà C. bị đột quỵ do có bệnh lý tim mạch. Người thân cho biết cả nhà quây quần trò chuyện thì thấy hai tay bà C. rủ xuống, nói chữ này dính chữ kia, cười méo mó… nên tưởng trúng gió. Mọi người quýnh quáng xoa dầu, bóp tay, bóp chân.
“Thấy tình trạng trên không giảm, người nhà lật đật đưa bà C. tới BV. Mặc dù tới hơi trễ so với “khung giờ vàng” nhưng nhờ máy móc hiện đại và chuyên môn của bác sĩ (BS) cao nên bà C. qua cơn nguy kịch. Dự kiến vài ngày nữa bà C. có thể xuất viện và đi đứng bình thường nếu chịu khó tập vật lý trị liệu” – chị Giàu cho biết thêm.
Bên cạnh bà C. là ông NVT (58 t.uổi, ở TP.HCM). Mặc dù nghe và hiểu những gì người khác nói nhưng ông T. không thể trả lời, cặp môi run run bật ra những tiếng vô nghĩa. Tôi đề nghị giơ hai tay qua đầu, ông T. cố nhưng không thể.
“Người nhà cho biết ông T. có t.iền sử cao huyết áp khá lâu và đây cũng là nguyên nhân dẫn tới đột quỵ. Điều đáng nói cơn đột quỵ xảy ra ngay thời điểm ông T. ở nhà một mình. Người nhà phát hiện và đưa ông T. tới BV thì đã quá trễ” – chị Giàu giải thích.
“Trước đây, với tình trạng bệnh nặng và tới trễ sẽ khó chữa. Hiện giờ, nhờ máy móc tiên tiến cộng với tay nghề BS cao nên ông T. đã được cứu sống. Tuy nhiên, ông T. còn phải điều trị khá lâu và tập vật lý trị liệu thường xuyên mới có thể đi đứng tương đối bình thường” – chị Giàu cho biết thêm.
Nghe chị Giàu nói, ông T. khẽ gật đầu, cố nở nụ cười cho dù miệng méo xệch.
Nhân viên y tế Trung tâm Đột quỵ thuộc BV Nhân dân 115 TP.HCM đang chăm sóc một bệnh nhân đột quỵ. Ảnh: TRẦN NGỌC
Gần 90% bệnh nhân đột quỵ thoát “cửa tử”
PGS-TS-BS Nguyễn Huy Thắng, Trưởng khoa Bệnh lý mạch m.áu não BV Nhân dân 115 kiêm Chủ tịch Hội Đột quỵ TP.HCM, cho biết đột quỵ là một trong những cấp cứu y khoa khẩn cấp bởi nguy cơ tàn phế và t.ử v.ong rất cao nếu không được điều trị kịp thời.
Các số liệu cho thấy bệnh nhân đột quỵ tại Việt Nam có chiều hướng tăng nhanh và ngày càng trẻ hóa. Do vậy, yêu cầu thành lập đơn vị điều trị đột quỵ được Sở Y tế TP.HCM và BV Nhân dân 115 đặt lên hàng đầu.
“Năm 2000, đơn vị điều trị đột quỵ nằm trong Khoa nội thần kinh BV Nhân dân 115 ra đời. Đến năm 2006, đơn vị này tách riêng và hình thành Khoa bệnh lý mạch m.áu não cho tới nay. Bệnh nhân đột quỵ nhập viện trong giai đoạn này khá nhiều nhưng việc điều trị còn nhiều hạn chế. Do vậy, nguy cơ t.ử v.ong và tàn phế khá cao” – ông Thắng chia sẻ.
Bệnh nhân đột quỵ qua đời quá nhanh hoặc chịu nhiều hậu quả nặng nề sau điều trị như rối loạn ngôn ngữ, mất cảm giác, mất trí nhớ, liệt người. BV Nhân dân 115 quyết định đầu tư cả về nhân lực chuyên sâu lẫn trang thiết bị hiện đại trong điều trị đột quỵ. Thời điểm này Trung tâm Đột quỵ ra đời từ sự kết hợp của các khoa bệnh lý mạch m.áu não, ngoại thần kinh và chẩn đoán hình ảnh.
Hiện giờ, nếu đến BV trong vòng 4, 5 giờ đầu, bệnh nhân được điều trị bằng các thuốc tiêu huyết khối đường tĩnh mạch. Với các trường hợp đột quỵ do tắc động mạch lớn trong cửa sổ 6 giờ, bệnh nhân được lấy huyết khối bằng dụng cụ cơ học. Điều đáng nói từ năm 2019, điều trị đột quỵ đã được mở rộng cửa sổ có thể lên tới 24 giờ ở một số trường hợp nhờ vào việc áp dụng phần mềm trí tuệ nhân tạo RAPID.
“Do vậy, với các phương tiện hiện nay, khả năng bệnh nhân được cứu sống rất cao và giảm bớt những di chứng nặng nề. Thống kê cho thấy gần 90% bệnh nhân đột quỵ được cứu sống. Trong đó, khoảng 50%-60% bệnh nhân có thể tự đi lại sau quá trình tập vật lý trị liệu. Đặc biệt, khoảng 20%-30% bệnh nhân có thể đi lại chỉ sau 2-3 ngày điều trị” – ông Thắng nói.
Không những vậy, thời gian nằm viện trung bình của bệnh nhân đột quỵ cũng được rút ngắn từ 12 ngày vào năm 2006 xuống còn 4-5 ngày trong những năm gần đây. Việc rút ngắn thời gian nằm viện không chỉ làm giảm chi phí mà còn giảm thiểu tối đa các biến chứng có thể xảy ra trong thời gian bệnh nhân nằm viện.
“Đây là một minh chứng thuyết phục về tính hiệu quả của quy trình điều trị đột quỵ tại Trung tâm Đột quỵ của BV Nhân dân 115. Kết quả này tương đương các nước có hệ thống y tế phát triển” – ông Thắng nói thêm.
7 tiêu chí chứng nhận đạt chuẩn chất lượng điều trị vàng
Tới thời điểm hiện tại, Trung tâm Đột quỵ thuộc BV Nhân dân 115 TP.HCM đã chuyển giao quy trình điều trị đột quỵ kỹ thuật mới cho gần 90 cơ sở điều trị đột quỵ cả nước.
Tháng 4-2019, Trung tâm Đột quỵ được Hội Đột quỵ châu Âu trao “Chứng nhận đạt chuẩn chất lượng điều trị vàng”. Đến cuối tháng 5-2020, Trung tâm Đột quỵ được Tổ chức Kỷ lục châu Á trao giải “BV đầu tiên tại châu Á có trung tâm đột quỵ đạt chứng nhận đạt chuẩn chất lượng điều trị vàng do Hội Đột quỵ châu Âu xác nhận”.
Để đạt được “Chứng nhận đạt chuẩn chất lượng điều trị vàng”, trung tâm đột quỵ phải đạt bảy tiêu chí của Tổ chức Đột quỵ châu Âu. Bao gồm: (1) Thời gian nhập viện đến khi được điều trị tái thông trong vòng 60 phút. (2) Tỉ lệ điều trị tái thông từ 5% đến 15% trong tổng số bệnh nhân nhập viện. (3) Tỉ lệ bệnh nhân được chụp MRI/CT Scanner trên 85%. (4) Tỉ lệ bệnh nhân đột quỵ nhồi m.áu não được sử dụng thuốc chống kết tập tiểu cầu khi xuất viện. (5) Tỉ lệ bệnh nhân rung nhĩ được điều trị kháng đông khi xuất viện. (6) Tỉ lệ bệnh nhân được tầm soát rối loạn chức năng nuốt tại đơn vị đột quỵ. (7) Tỉ lệ bệnh nhân đột quỵ được điều trị tại đơn vị đột quỵ hoặc phòng hồi sức tích cực.
TS-BS PHAN VĂN BÁU, Giám đốc BV Nhân dân 115 TP.HCM
