Bệnh Whitmore (hay còn gọi bệnh Melioidosis) là một bệnh truyền nhiễm nguy hiểm. Gần đây, nhờ có những phương pháp chẩn đoán, điều trị hiện đại, nhiều bệnh nhân nặng đã được điều trị thành công.
Sốt cao dai dẳng điều trị 2 tháng không đỡ…
Vừa qua, bệnh nhân nam, 63 t.uổi, có t.iền sử đái tháo đường, từng sống trong vùng ngập lụt miền Trung, đến Bệnh viện TWQĐ 108 trong tình trạng: sốt cao rét run, khó thở suy hô hấp, đau ngực, đau vùng thắt lưng mông và mặt trước cẳng chân trái, đại tiểu tiện không tự chủ.
Trước khi đến Bệnh viện TWQĐ 108, bệnh nhân bị sốt, ho, khó thở kéo dài 2 tháng, đã được điều trị ở nhiều bệnh viện tuyến huyện và tỉnh với chẩn đoán viêm phổi, chưa loại trừ ung thư phổi nhưng không đỡ.
Sau khi được thăm khám và làm các xét nghiệm, bệnh nhân nhanh chóng được chẩn đoán xác định nhiễm khuẩn huyết do Burkholderia pseudomallei có nhiều ổ nhiễm khuẩn khu trú (viêm phổi diện rộng 2 bên, áp xe cơ nhiều nơi). Sau gần 2 tháng điều trị hồi sức tích cực, kiểm soát và hỗ trợ hô hấp, tuần hoàn, kiểm soát đường m.áu và các rối loạn nội môi… bệnh nhân ra được viện trong tình trạng tỉnh táo, không sốt, hô hấp – tuần hoàn ổn định, vết mổ liền sẹo tốt.
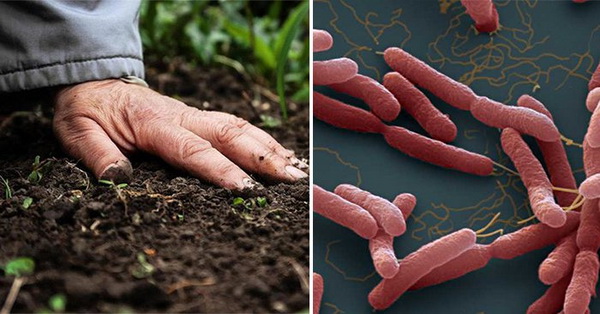
Vi khuẩn gây bệnh Whitmore lây qua tiếp xúc trực tiếp với đất, nước.
Bệnh nguy hiểm nhưng khó phát hiện
Theo các bác sĩ Viện Lâm sàng và các bệnh truyền nhiễm, Bệnh viện TWQĐ 108: Bệnh Whitmore do vi khuẩn gram âm Burkholderia pseudomallei gây ra. Tại Việt Nam, bệnh xuất hiện rải rác tại các địa phương trong cả nước, hay xảy ra vào mùa mưa và gia tăng trong thời gian gần đây.
Bệnh lây truyền chủ yếu do tiếp xúc với nguồn đất, nước có chứa vi khuẩn qua các vết trầy xước ngoài da. Những người có sức đề kháng suy giảm, có bệnh lý nền như đái tháo đường, nghiện rượu, bệnh gan, thận, bệnh phổi mạn tính có nguy cơ mắc bệnh cao.
Bệnh diễn biến thường cấp tính, hay gặp nhất là viêm phổi hoại tử, áp-xe phổi; viêm mủ hoại tử, áp-xe ở da, cơ, xương, khớp; có thể gây viêm mủ, áp-xe ở các cơ quan nội tạng như gan, lách, thận, não – màng não. Hơn một nửa số bệnh nhân bị nhiễm khuẩn huyết và 1/4 có thể dẫn đến sốc nhiễm khuẩn, suy đa tạng.
Những bệnh nhân có viêm phổi, viêm não – màng não, nhiễm khuẩn huyết, sốc nhiễm khuẩn là những bệnh nhân rất nặng, nguy cơ t.ử v.ong cao. Tuy nhiên, cũng có một số trường hợp bệnh diễn biến bán cấp tính hoặc mạn tính, hay tái phát. Bệnh cảnh lâm sàng đa dạng, dễ nhầm lẫn với nhiều bệnh n.hiễm t.rùng khác nên việc chẩn đoán khó khăn, thường là muộn. Hiện điều trị bệnh Whitmore còn rất khó khăn.
Khuyến cáo điều trị
Theo khuyến cáo điều trị của Bộ Y tế, tất cả các trường hợp nhiễm B. Pseudomalei từ nhẹ đến nặng đều cần được điều trị ban đầu bằng kháng sinh tĩnh mạch ít nhất 2 tuần, sau đó là điều trị duy trì kháng sinh đường uống trong tối thiểu 3 tháng.
Kháng sinh đường tĩnh mạch, lựa chọn một trong các kháng sinh sau: Lựa chọn ưu tiên ceftazidim; tiếp đến meropenem, imipenem/cilastatin. Với những trường hơp bệnh nhân cần điều trị tại các đơn vị hồi sức tích cực nên lựa chọn kháng sinh nhóm carbapenem.
Ở những bệnh nhân nặng (nhiễm khuẩn huyết, viêm màng não và áp-xe), có thể phối hợp trimethoprim/sulfamethoxazole (TMP/SMX) dạng uống hoặc tiêm tĩnh mạch.
Thời gian: Kéo dài tối thiểu 2 tuần, có thể tới 4-8 tuần với những trường hơp bệnh nặng, sốc n.hiễm t.rùng. Chỉnh liều ở những bệnh nhân suy giảm chức năng thận.
Lưu ý: B. Pseudomallei có tính kháng tự nhiên với penicillin, ampicillin, cephalosporin thế hệ thứ nhất và thứ 2, gentamicin, tobramycin và streptomycin.
Giai đoạn duy trì: Sử dụng kháng sinh đường uống, lựa chọn một trong các thuốc sau: TMP-SMX; doxycillin; amoxicillin/clavulanic.
Với phụ nữ có thai, ưu tiên lựa chọn amoxicillin/clavulanic trong giai đoạn duy trì.
Thời gian duy trì kháng sinh kéo dài từ 3-6 tháng tùy theo vị trí ổ n.hiễm t.rùng.
Phòng bệnh thế nào?
Đến nay vẫn chưa có vắc-xin phòng bệnh, vì vậy, người dân cần chú ý đảm bảo vệ sinh cá nhân, thường xuyên rửa tay với xà phòng và nước sạch; thực hiện ăn chín, uống nước đun sôi để nguội, đảm bảo vệ sinh an toàn thực phẩm; hạn chế tiếp xúc trực tiếp với đất, nước bẩn, đặc biệt tại những nơi bị ô nhiễm nặng; không tắm gội, bơi lặn ở các ao, hồ, sông tại/gần nơi bị ô nhiễm; sử dụng đồ bảo hộ lao động (giày, ủng, găng tay…) đối với những người thường xuyên làm việc, tiếp xúc với đất và nước bẩn; khi có vết thương hở, vết loét hoặc vết bỏng cần tránh tiếp xúc với đất hoặc nước có khả năng bị ô nhiễm; nếu bắt buộc phải tiếp xúc thì sử dụng băng chống thấm và cần được rửa sạch đảm bảo vệ sinh.
Khi nghi ngờ nhiễm bệnh, cần đến cơ sở y tế để được tư vấn, khám phát hiện và điều trị kịp thời. Những người có bệnh nền như đái tháo đường, bệnh gan, thận, phổi mạn tính, suy giảm miễn dịch… cần được chăm sóc, bảo vệ các tổn thương để ngăn ngừa nhiễm khuẩn.
Người đàn ông sốt, ho, khó thở suốt 2 tháng nhiễm vi khuẩn “ăn thịt người”
Nam bệnh nhân 63 t.uổi, có t.iền sử đái tháo đường, từng sống trong vùng ngập lụt miền Trung, nhập viện sau 2 tháng bị sốt, ho, khó thở đã được phát hiện mắc vi khuẩn “ăn thịt người” Whitmore.
Bệnh viện Trung ương Quân đội 108 cho biết tại đây đã tiếp nhận, điều trị một số ca bệnh Whitmore nặng. Gần đây nhất là nam bệnh nhân 63 t.uổi, có t.iền sử đái tháo đường, từng sống trong vùng ngập lụt miền Trung, nhập viện sau 2 tháng bị sốt, ho, khó thở.
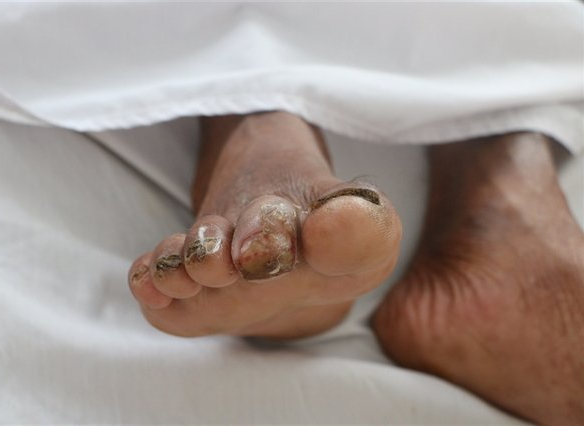
Một bệnh nhân bị vi khuẩn “ăn thịt người” ăn ngón chân – Ảnh minh hoạ
Trước đó, bệnh nhân đã được điều trị ở nhiều bệnh viện tuyến huyện và tỉnh với chẩn đoán viêm phổi, chưa loại trừ ung thư phổi nhưng không đỡ. Bệnh nhân được chuyển đến Bệnh viện Trung ương Quân đội 108 trong tình trạng sốt cao rét run, khó thở suy hô hấp, đau ngực, đau vùng thắt lưng mông và mặt trước cẳng chân trái, đại tiểu tiện không tự chủ.
Sau khi được thăm khám và làm các xét nghiệm, bệnh nhân được chẩn đoán xác định nhiễm khuẩn huyết do Burkholderia pseudomallei có nhiều ổ nhiễm khuẩn khu trú (viêm phổi diện rộng 2 bên, áp xe cơ nhiều nơi).
Bệnh nhân được điều trị hồi sức tích cực bằng kháng sinh, kiểm soát và hỗ trợ hô hấp, tuần hoàn, kiểm soát đường m.áu và các rối loạn nội môi, phẫu thuật dẫn lưu ổ áp-xe ở các khối cơ, nuôi dưỡng tích cực. Sau gần 2 tháng điều trị, bệnh nhân ra viện trong tình trạng tỉnh táo, không sốt, hô hấp-tuần hoàn ổn định, vết mổ liền sẹo tốt.
Bệnh do vi khuẩn Whitmore xuất hiện rải rác tại các địa phương trong cả nước, hay xảy ra vào mùa mưa và gia tăng trong thời gian gần đây. Vi khuẩn tồn tại trong môi trường đất và nước ô nhiễm. Bệnh lây truyền chủ yếu do tiếp xúc với nguồn đất, nước có chứa vi khuẩn qua các vết trầy xước ngoài da.
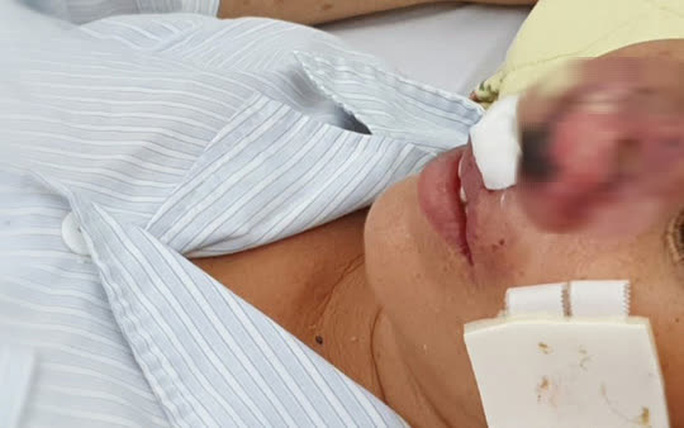
Một bệnh nhân nữ mắc whitmore khá hy hữu, với trình trạng vi khuẩn Whitmore “ăn” cánh mũi
Những người có sức đề kháng bị suy giảm, có bệnh lý nền như đái tháo đường, nghiện rượu, bệnh gan, thận, bệnh phổi mạn tính có nguy cơ mắc bệnh cao.
Bệnh diễn biến thường cấp tính, hay gặp nhất là viêm phổi hoại tử, áp xe phổi; viêm mủ hoại tử, áp xe ở da, cơ, xương, khớp; có thể gây viêm mủ, áp xe ở các cơ quan nội tạng như gan, lách, thận, não-màng não. Hơn một nửa số bệnh nhân bị nhiễm khuẩn huyết và 1/4 có thể dẫn đến sốc nhiễm khuẩn, suy đa tạng.
Theo nhiều bác sĩ, việc điều trị bệnh Whitmore hay còn còn là vi khuẩn ăn t.hịt n.gười hiện nay còn rất khó khăn. Tất cả các trường hợp nhiễm Burkholderia pseudomalei từ nhẹ đến nặng đều cần được điều trị kháng sinh phù hợp với phác đồ tấn công ban đầu kéo dài ít nhất từ 2 tuần đến 8 tuần, tùy theo cơ quan bị tổn thương bằng kháng sinh đường tĩnh mạch.
Hiện chưa có vắc-xin phòng bệnh. Để dự phòng bệnh, cần chú ý đảm bảo vệ sinh cá nhân, thường xuyên rửa tay với xà phòng và nước sạch. Hạn chế tiếp xúc trực tiếp với đất, nước bẩn, đặc biệt tại những nơi bị ô nhiễm nặng; không tắm gội, bơi, ngụp lặn ở các ao, hồ, sông tại/gần nơi bị ô nhiễm; sử dụng đồ bảo hộ lao động (giày, ủng, găng tay…) đối với những người thường xuyên làm việc, tiếp xúc với đất và nước bẩn.
