Liên tiếp ngay sau khi bắt đầu triển khai những ca đầu tiên dưới sự hướng dẫn của chuyên gia hàng đầu thế giới, các bác sĩ của Bệnh viện (BV) Phụ sản Hà Nội đã trực tiếp tự triển khai kỹ thuật can thiệp bào thai với tỷ lệ thành công ngang tầm quốc tế.
Cứu sống 90% thai nhi
Những ca thành công ban đầu đã đem lại niềm vui và hạnh phúc cho những gia đình có bệnh lý hiếm gặp đang từng ngày mong tiếng khóc của trẻ thơ. Đó còn là những trường hợp hiếm muộn mãi mới có thai nhưng khi có thai lại rơi vào tình trạng bệnh lý khó chữa…
Nếu như trước đây, những trường hợp này hậu quả xảy ra là 90% thai c.hết lưu trong tử cung hoặc thai bị bệnh lý nặng nề về não và các bệnh phủ tạng khác, khó có thể hòa nhập với cuộc sống. Hiện nay, dưới sự can thiệp của các bác sĩ BV Phụ sản Hà Nội, 90% trường hợp được cứu.
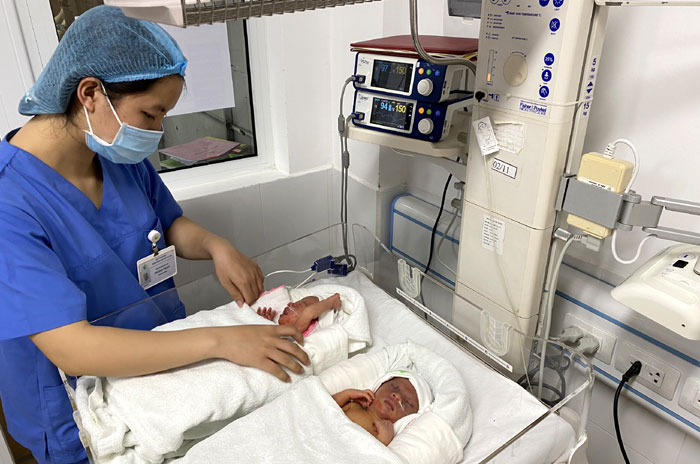
2 b.é g.ái Nguyễn Tuệ Anh và Nguyễn Tú Anh đã chào đời hoàn toàn khỏe mạnh sau điều trị hội chứng truyền m.áu.
Sau khi được can thiệp bào thai từ trong buồng tử cung, hoặc những ca phải mổ đẻ, hiện nay, có nhiều em bé chào đời thành công. Điển hình, mới đây, BV đã can thiệp bào thai từ trong buồng tử cung, 2 b.é g.ái Nguyễn Tuệ Anh và Nguyễn Tú Anh đã chào đời hoàn toàn khỏe mạnh.
Được biết, sản phụ V.T.L. (sinh năm 1992, trú tại huyện Phúc Thọ, Hà Nội) là mẹ của 2 bé. Trước đó, sản phụ L. được chẩn đoán song thai chung một bánh rau từ rất sớm. Khi thai được 12 tuần t.uổi, sản phụ L. được theo dõi tại BV Phụ sản Hà Nội. Đến khi thai được 20 tuần t.uổi, sản phụ L. bắt đầu thấy 2 bào thai có sự chênh lệch nhau về số lượng nước ối. Trong đó, một thai có nước ối giảm đi, một thai nước ối tăng lên. Khi thai được khoảng 22 tuần t.uổi thì một thai đã cạn nước ối, một thai đa ối khiến sản phụ cảm thấy khó thở, tức ngực.
Các bác sĩ của BV Phụ sản Hà Nội quyết định mổ cho sản phụ ở tuần thứ 23. Khi phẫu thuật, các bác sĩ phải cân nhắc xem có giữ được sự sống của cả 2 thai nhi hay không. Các bác sĩ của BV đã hội chẩn và quyết định dốc sức cứu được cả 2 thai.
May mắn, ca phẫu thuật can thiệp được thực hiện thành công. Hiện tại, hai bé đã tự thở được, bú được sữa.
Mang lại hạnh phúc cho nhiều gia đình
Theo bác sĩ Nguyễn Thị Sim – Phó Giám đốc Trung tâm Sàng lọc, chẩn đoán trước sinh và sơ sinh, việc chăm sóc thai nhi sau mổ hết sức quan trọng, điều này giúp kéo dài t.uổi thai. Bởi việc thực hiện can thiệp y học bào thai chỉ can thiệp từ tuần 18 tới tuần 26, trong khi ở giai đoạn 26 tuần t.uổi, hầu hết chưa nuôi được thai. Nên việc giữ thai sau can thiệp vô cùng quan trọng.
BV Phụ sản Hà Nội đã tạo mọi điều kiện tốt nhất để giữ bào thai bằng mọi cách như: Hỗ trợ thuốc men, mọi phương tiện, cho bệnh nhân nằm miễn phí ở giường bệnh riêng, đồng thời động viên gia đình chăm sóc tối đa cùng bác sĩ để giữ được bào thai đến t.uổi càng trưởng thành càng tốt. “Các thai phụ thường sinh vào tuần 32, 33, 35, 36. Nghĩa là sản phụ giữ được thai ngày nào hay ngày đó… nhưng phải trưởng thành mới nuôi được” – BS Sim lưu ý.
PGS.TS Nguyễn Duy Ánh – Giám đốc Bệnh viện Phụ sản Hà Nội cho biết, can thiệp bào thai trong buồng tử cung nghĩa là chữa bệnh cho thai nhi từ trong bụng mẹ. Yếu tố tiên quyết quan trọng để ca mổ thành công là chẩn đoán bệnh ở giai đoạn sớm. Nếu để thai quá muộn, ca mổ sẽ vô nghĩa. Vì vậy, em bé có bệnh phải được chẩn đoán sớm và được đưa tới BV đúng thời điểm nhất để được can thiệp kịp thời.
Theo PGS.TS Ánh, đầu tiên, tất cả các cơ sở sản khoa cần chẩn đoán bệnh lý này cho thai nhi chính xác, kịp thời để các chuyên gia hàng đầu ở BV Phụ sản Hà Nội can thiệp cứu em bé. “Để mổ song thai thành công trong những trường hợp này, BV phải có trang thiết bị hiện đại, phòng mổ chuyên biệt. Chỉ cần một sơ sảy n.hiễm t.rùng, lập tức sẽ dẫn đến sảy thai ngay sau khi can thiệp.
Thậm chí, trường hợp n.hiễm t.rùng buồng ối nếu không được can thiệp kịp thời, có thể phải cắt tử cung. Vì vậy, mổ trong phòng mổ đầy đủ điều kiện, kỹ thuật cao rất quan trọng như: Ánh sáng, nhiệt độ, độ vô khuẩn, tất cả các dụng cụ cơ khí và vật lý đặc biệt cần chính xác và phải tốt” – PGS.TS Nguyễn Duy Ánh nhấn mạnh.
Đồng thời, để ca mổ thành công đòi hỏi chuyên gia phải là những người được đào tạo bài bản và có bàn tay khéo léo với tinh thần trách nhiệm cao. Đã có nhiều ca bệnh chuyển đến BV Phụ sản Hà Nội được các bác sĩ mổ ở bất cứ giờ nào sau hội chẩn.
Với kỹ thuật hiện đại can thiệp bào thai trong buồng tử cung, BV Phụ sản Hà Nội sẽ triển khai đến các tuyến ở công tác sàng lọc và chẩn đoán ban đầu. Việc này, có ý nghĩa nhân văn vô cùng to lớn, không chỉ nâng cao chất lượng dân số mà còn đem lại hạnh phúc cho mỗi gia đình bằng việc cứu em bé từ trong bào thai.
“Hiện nay, thế giới coi bào thai là bệnh nhân nên việc cần làm là phải cứu các bệnh nhân khi có bệnh. Và kỹ thuật can thiệp bào thai trong buồng tử cung đã làm được điều đó. Một kỹ thuật cao nhất về sản phụ khoa hiện nay trên toàn thế giới” – PGS.TS Ánh chia sẻ.
Theo kinhtedothi
Em bé đầu tiên được can thiệp chữa bệnh trong bào thai chào đời
Sau hơn 9 tuần theo dõi sản phụ và thai nhi, các bác sĩ của Bệnh viện Phụ sản Hà Nội đã mổ lấy con thành công cho sản phụ Lộc Thị Hường (22 t.uổi, Hà Tĩnh) bị hội trứng truyền m.áu song thai chung một bánh rau hiếm gặp và nguy hiểm.
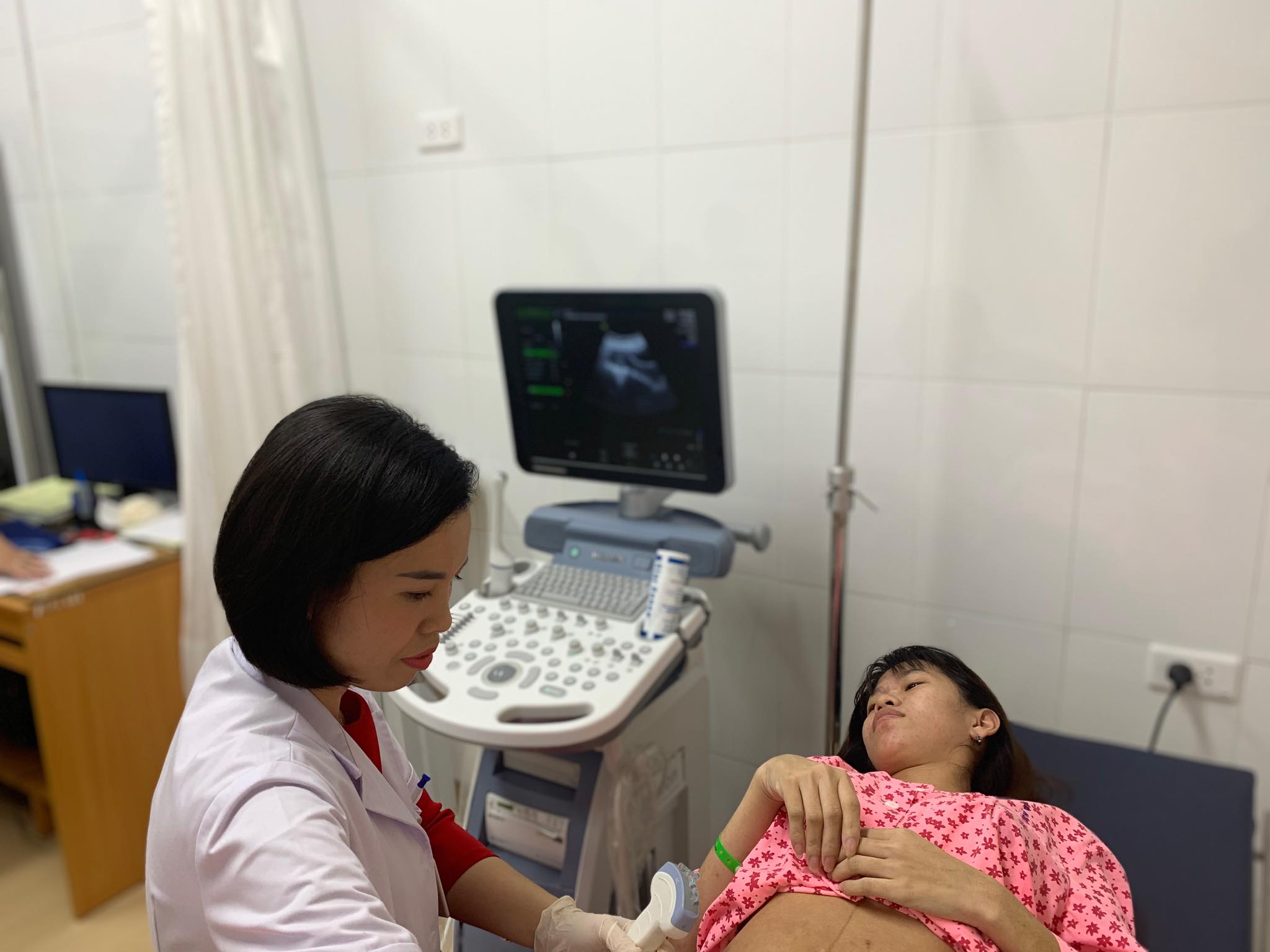
BS Nguyễn Thị Sim kiểm tra lại vết mổ và buồng tử cung cho bệnh nhân sau mổ lấy con. – Ảnh: VGP/Thúy Hà
Đây là 1 trong 2 sản phụ đầu tiên được thực hiện kỹ thuật can thiệp trong buồng tử cung, tức là chữa bệnh cho thai nhi khi còn trong bụng mẹ. Đây cũng là một kỹ thuật hoàn toàn mới và Bệnh viện Phụ sản Hà Nội là bệnh viện công đầu tiên của cả nước thực hiện thành công kỹ thuật này.
Trao đổi với phóng viên, BS CK1 Nguyễn Thị Sim, Phó Giám đốc Trung tâm sàng lọc chẩn đoán trước sinh và sơ sinh, Bệnh viện Phụ sản Hà Nội – bác sĩ đầu tiên của Việt Nam được đào tạo bài bản về kỹ thuật này tại Pháp theo Đề tài nghiên cứu khoa học cấp nhà nước về ứng dụng kỹ thuật sinh học phân tử can thiệp trong buồng ối, cho biết, hội chứng song thai không tim là một tình trạng biến chứng hiếm gặp ở song thai chung một bánh rau và rất nguy hiểm. Trong hai thai đó, có 1 thai bình thường và 1 thai không tim, bị dị tật.
Trường hợp này, các bác sĩ thường chẩn đoán thai dị tật là thai lưu nên sẽ không phát triển nữa và teo dần, không ảnh hưởng tới thai bình thường. Tuy nhiên, trường hợp sản phụ Lộc lại ngược lại, thai bị dị tật ngày càng lớn lên, phù nề thậm chí lớn gấp 2 lần thai bình thường do dinh dưỡng và m.áu từ thai bình thường truyền sang, trong khi thai bình thường lại thiếu dinh dưỡng và m.áu trầm trọng. Nếu thiếu m.áu nhiều, thai bình thường sẽ bị tổn thương não, dị dạng các chi, kém phát triển.
Sản phụ Lộc Thị Hường, được phát hiện bệnh tại Bệnh viện Phụ sản Hà Nội khi song thai được 23 tuần. Đây là lần sinh thứ 2 của sản phụ. Trước đó, năm 2015, sản phụ sinh b.é g.ái đầu tiên hoàn toàn khỏe mạnh.
Sau khi thăm khám, hội chẩn và tư vấn cho sản phụ và gia đình, các bác sĩ đã tiến hành phẫu thuật chữa bệnh cho thai nhi ngay trong bụng mẹ. Đến ngày 14/12, sau hơn 9 tuần được theo dõi và chăm sóc tại Bệnh viện Phụ sản Hà Nội, thai nhi được 33 tuần, sản phụ có dấu hiệu vỡ ối, các bác sĩ đã quyết định mổ lấy con.
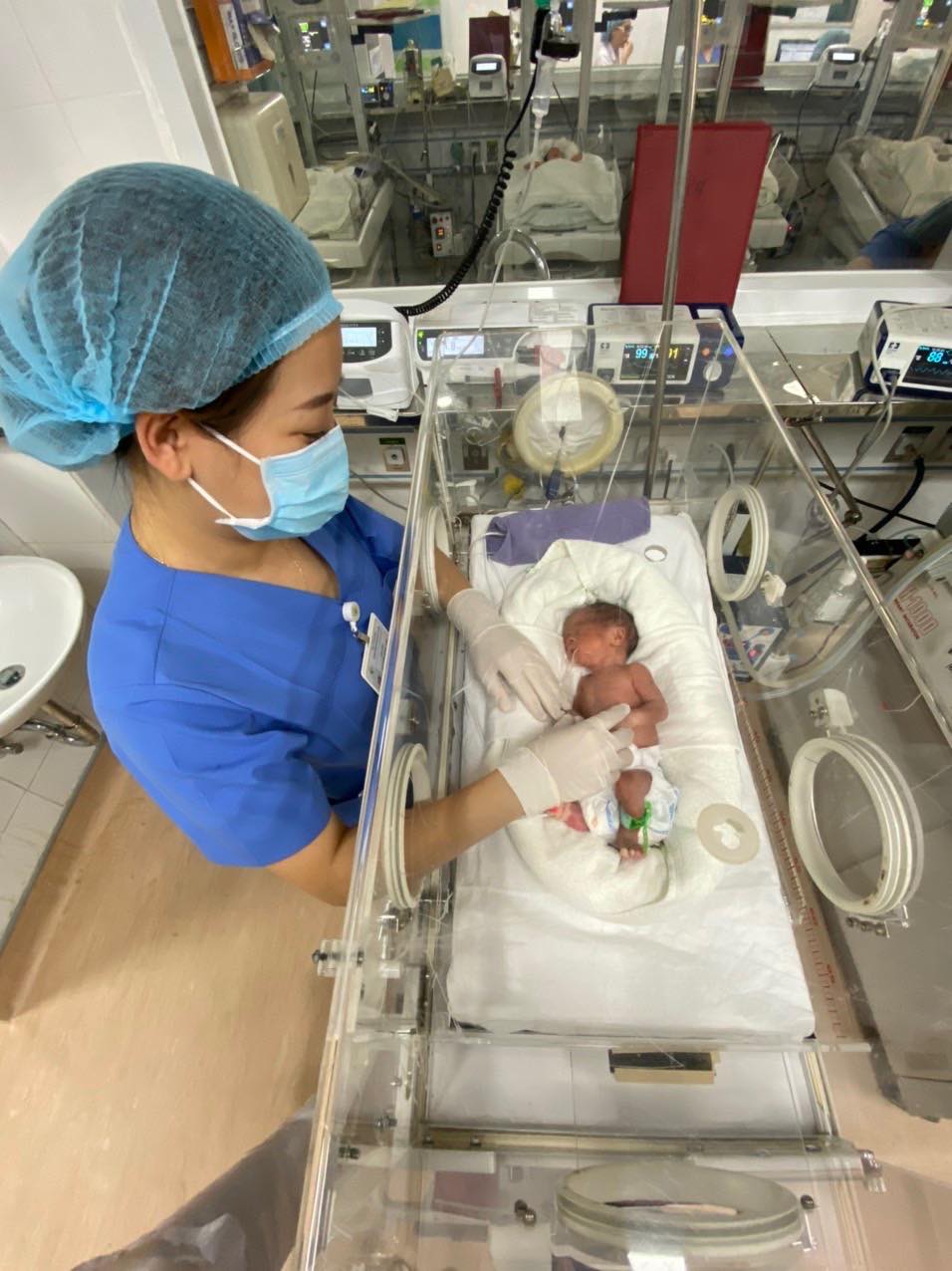
Dự kiến khoảng 1 tuần nữa,em bé đầu tiên được chữa bệnh khi còn trong bào thai của mẹ sẽ được xuất viện. Ảnh: VGP/Trần Linh
“Trong quá trình mổ lấy con cho sản phụ, khối thai không tim bị phù, tròn, rất khó lấy, có nguy cơ cao sản phụ vỡ tử cung. Dây rốn của thai nhi lại to, phồng, gắp bị trơn trượt, khó khăn vô cùng, tất cả ê kip khi đó phải phối hợp chặt chẽ để thực hiện. Cuối cùng, sản phụ sinh con trai 1,2 kg”, BS Nguyễn Thị Sim chia sẻ.
Hiện tại, sức khỏe của trẻ tiến triển tốt, trẻ đã được bỏ máy thở, tự bú. Dự kiến khoảng 1 tuần nữa bé sẽ được ra viện.
Trước đây, với những trường hợp như này, bào thai phụ thuộc rất nhiều vào may rủi, khi sinh ra, nhiều trẻ bị dị tật hoặc thai c.hết lưu. Để cứu chữa cho trẻ, bắt buộc phải đợi sinh xong mới có thể can thiệp, nhiều trẻ không thể cứu chữa vì quá muộn.
BS CK1 Nguyễn Thị Sim cho biết, theo thống kê trước đây của tổ chức WHO, cứ 35.000 ca sinh thì có 1 ca mắc hội chứng này. Tuy nhiên, hiện nay do kỹ thuật hiện đại, tỷ lệ phát hiện bệnh nhiều hơn, ngay trong tháng 11-12/2019, tại bệnh viện Sản phụ Hà Nội đã phát hiện 8 ca mắc bệnh. Năm 2016, bệnh viện cũng ghi nhận 2 ca trên tỷ lệ 40.000 ca sinh. Tức là tỷ lệ mắc bệnh khoảng 1/20.000 ca.
Từ sau 2 ca đầu tiên thực hiện thành công vào tháng 10/2019, đến nay, Bệnh viện Phụ sản Hà Nội đã thực hiện can thiệp tới 14 ca. Tất cả các ca này đều được bệnh viện miễn phí hoàn toàn. Bệnh viện dự kiến sẽ miễn phí hoàn toàn cho 30 ca can thiệp đầu tiên.

Hôm nay (19/12), bệnh nhân Lộc Thị Hường được xuất viện. Ảnh: VGP/Thúy Hà
Theo PGS.TS Nguyễn Duy Ánh, Giám đốc Bệnh viện Phụ sản Hà Nội, để thực hiện được kỹ thuật này, bệnh viện đã phải chuẩn bị rất kỹ, từ đầu tư máy móc, phòng mổ, phòng vô trùng hiện đại nhất đến việc cử bác sĩ đi học, tiếp cận những kiến thức mới, nhằm cứu sống những thai nhi không may mắc dị tật hoặc bất thường khi còn trong bụng mẹ, vì nếu phát hiện sớm các dị tật và bất thường của thai nhi thông qua khám sàng lọc, chúng ta có thể cứu chữa được thai nhi với tỷ lệ thành công tới 90%, trẻ sinh ra sẽ không còn bị dị tật hoặc t.ử v.ong.
Theo BS Nguyễn Thị Sim, các sản phụ khi được chẩn đoán mang song thai dù chưa cần biết có chung bánh rau hay không cũng đã có nguy cơ t.iền sản giật, tiểu đường thai kỳ, vỡ ối, sinh non… gấp 5 lần so với sản phụ bình thường. Đối với sản phụ mang song thai chung 1 bánh rau thì càng nguy hiểm hơn, vì vậy sản phụ càng đi khám thường xuyên tại các chuyên khoa.
Nếu có dấu hiệu ban đầu như bụng to lên nhanh, khó thở nhiều… thì nên nghĩ đến hội chứng song thai 1 bánh rau. Song thai 1 hay 2 bánh rau đều có thể phát hiện khi thai 12 tuần, nhưng nếu để thai lớn hơn thì rất khó nhìn qua siêu âm, cần phải sử dụng thiết bị có độ phân giải cao thì mới phát hiện được.
“Trường hợp siêu âm không tìm thấy bằng chứng song thai 1 hay 2 bánh rau, các bác sĩ cần quan tâm sản phụ như hội chứng chung 1 bánh rau”, BS Nguyễn Thị Sim chia sẻ.
Hiện tại, Bệnh viện Phụ sản Hà Nội đang phối hợp với Bệnh viện Đại học Y Hà Nội và một số đơn vị hợp tác quốc tế triển khai khoá học cơ bản về can thiệp y học bào thai cho khoảng 40 bác sĩ của các cơ sở có chuyên khoa sản. Mục tiêu của bệnh viện là chuyển giao cho các đơn vị nhằm cứu sống nhiều hơn nữa trẻ không may mắn từ khi còn trong bụng mẹ. Đặc biệt, với kỹ thuật hiện đại này được thực hiện thành công tại Việt Nam, bệnh nhân sẽ không phải ra nước ngoài chữa bệnh, chi phí cũng rẻ hơn nhiều.
Thuý Hà
Theo baochinhphu
