Bệnh hay gặp là trẻ bị t.ử v.ong tại nhà, vào ban đêm sau khi ngủ.
Theo Bùi Thu Phương, Khoa Nhi – Bệnh viện Trung ương Quân đội 108, hội chứng c.hết đột ngột ở trẻ nhỏ (Sudden Infant Death Syndrome: SIDS) được biết đến là tình trạng c.hết đột ngột ở trẻ nhỏ không giải thích được bằng t.iền sử bệnh tật cũng như khám xét sau t.ử v.ong.
Một tình trạng khác cũng cần biết đến là tình trạng gần c.hết đột ngột ở trẻ nhỏ (near- SIDS) hay gọi là tình huống đe dọa tính mạng là tình trạng gần c.hết với biểu hiện ngạt, biến đổi màu sắc da (thường xanh tím, có thể tái nhợt hoặc ban đỏ), nghẹt thở, giảm trương lực hay thở ngáp.

(Ảnh minh họa).
Tháng 10/2022 vừa qua, Bệnh viện Nhi Trung ương liên tiếp tiếp nhận hai trường hợp trẻ nhỏ hơn 1 t.uổi nhập viện khi đã tím tái, ngừng thở và ngừng tim trước khi nhập viện, đều được chẩn đoán mắc hội chứng SIDS. Mặc dù được hồi sức cấp cứu nhưng cả hai bé đều không qua khỏi.
Bệnh thường xảy ra ở trẻ nhỏ hơn 1 t.uổi, trong đó 90% thuộc nhóm trẻ
Các yếu tố nguy cơ gây t.ử v.ong đột ngột ở trẻ nhỏ
Yếu tố từ phía mẹ: Trẻ t.uổi, đẻ nhiều và dày, mẹ hút thuốc khi có thai; nghiện m.a t.úy; thiếu m.áu khi có thai; có thai trước bị c.hết; không khám thai; trầm cảm sau sinh, có bệnh tâm thần…
Yếu tố từ phía con: Trẻ thuộc nhóm 2-4 tháng t.uổi; trẻ trai hay bị hơn gái; cân nặng lúc sinh thấp; sinh non; điểm Apgar thấp; ngủ tư thế nằm sấp; sưởi quá nóng; không bú mẹ; có đợt tím trước đó; có t.iền sử trẻ trong gia đình c.hết đột tử; phơi nhiễm khói thuốc…
Một số bệnh tiềm ẩn có thể đe dọa tính mạng, gây c.hết đột ngột ở trẻ nhỏ là gì?
Theo một số nghiên cứu, có một số bệnh tiềm ẩn có thể phát hiện ở tình huống đe dọa tính mạng gây c.hết đột ngột ở trẻ nhỏ, trong đó bệnh hay gặp nhất là bệnh ở tiêu hóa (50%); tiếp theo là bệnh ở thần kinh (30%), hô hấp… Tuy nhiên, khoảng 50% trường hợp gần c.hết đột ngột không giải thích được nguyên nhân.
Cần làm gì để dự phòng hội chứng c.hết đột ngột ở trẻ nhỏ
– Nên đặt trẻ ngủ ở tư thế nằm ngửa: Trẻ nên được ngủ tư thế ngửa trên mặt phẳng chắc, tránh quá mềm, quá xốp, tránh để các đồ xốp mềm quanh chỗ trẻ ngủ (như gối bông, da lông cừu, túi nước mềm, khăn quàng, trò chơi nhồi bông…) để đề phòng làm trẻ ngạt thở.
– Không nên quấn trẻ quá chặt hay mặc đồ quá nóng khi ngủ; không nên để sưởi quá nóng, không nên cho trẻ nằm trong phòng quá lạnh.
– Đề trẻ trong cũi hoặc nôi cùng phòng ngủ với cha mẹ trong ít nhất là 6 tháng đầu.
– Đảm bảo việc sử dụng địu em bé một cách an toàn.
– Với trẻ nghi có trào ngược dạ dày-thực quản thì nên cho trẻ ăn từ từ, bế trẻ tư thế đứng sau khi ăn từ 30-60 phút.
– Trẻ có bệnh đường hô hấp cần được chăm sóc cẩn thận, thoáng khí, không để trẻ phơi nhiễm với khói thuốc.
– Trẻ không nên ngủ chung giường với người hút t.huốc l.á, uống rượu, nghiện m.a t.úy hay thức giấc về đêm, nhất là những trẻ sinh non hoặc trẻ có cân nặng khi sinh thấp dưới 2500 gram.
– Các trẻ có t.iền sử ngừng thở cần được theo dõi bằng máy theo dõi thở nếu có điều kiện.
Liên tiếp cấp cứu nhiều trường hợp sản phụ nguy kịch
Những ngày qua, các bác sĩ Bệnh viện (BV) Phụ sản TP Cần Thơ liên tục cứu sống nhiều trường hợp sản phụ bị biến chứng sản khoa nặng, đe dọa tính mạng.
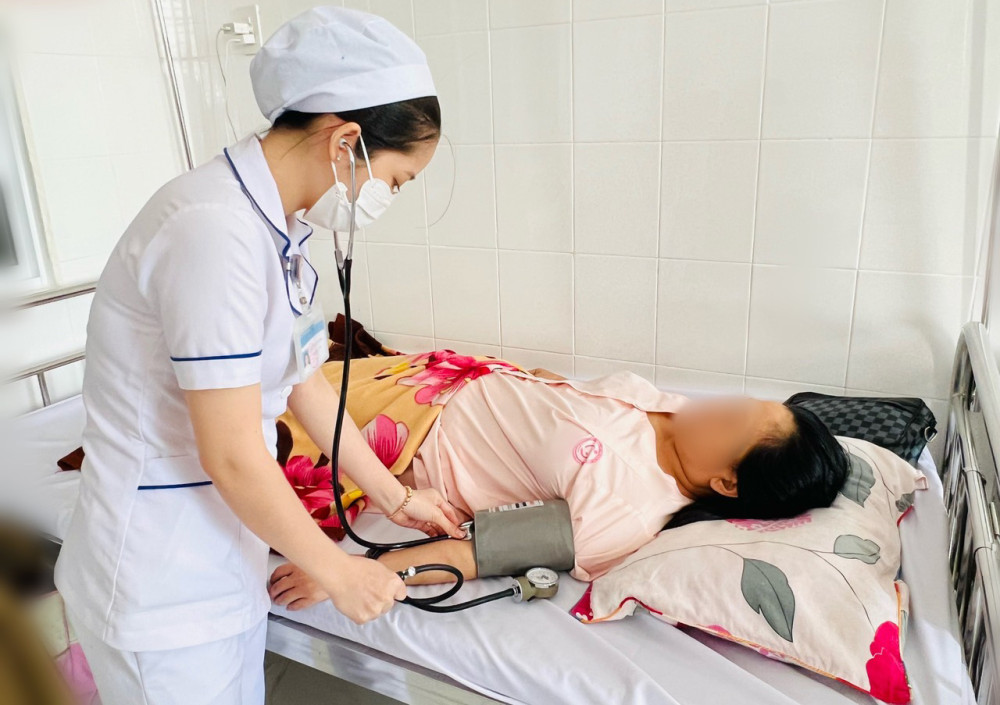
Sản phụ bị băng huyết sau sinh muộn được cấp cứu kịp thời. Ảnh do BV cung cấp.
Đêm 14-11, ê-kíp cấp cứu đã cứu sống sản phụ 38 t.uổi, ở tỉnh Hậu Giang bị băng huyết sau sinh muộn. Chị H.T.T.D nhập viện trong tình trạng da niêm nhợt, â.m đ.ạo xuất huyết kéo dài và lặp lại nhiều đợt. Chị D sinh mổ hơn 2 tháng trước. Qua thăm khám và kết quả các xét nghiệm, bác sĩ chẩn đoán bệnh nhân bị băng huyết muộn sau sinh do polyp nhau, thiếu m.áu mức độ trung bình. Ê-kíp trực hội chẩn, thực hiện nội soi buồng tử cung, cắt, đốt polyp cầm m.áu và truyền m.áu cho sản phụ. Hiện tại, sản phụ tiến triển sức khỏe tốt, huyết áp ổn định, không còn xuất huyết â.m đ.ạo.
ThS.BS Trịnh Hoài Ngọc, Phó Trưởng khoa Phụ khuyến cáo: Sản phụ mổ lấy thai nên tái khám để kiểm tra sức khỏe sau sinh nhằm phát hiện kịp thời các biến chứng có thể xảy ra giai đoạn hậu sản.
Trước đó, ngày 10-11, khoa Cấp cứu tiếp nhận sản phụ tên P.T.K.L (45 t.uổi, ở huyện Phong Điền, TP Cần Thơ) với tình trạng mệt mỏi, lừ đừ, tiếp xúc chậm. Qua thăm khám, các bác sĩ chẩn đoán sản phụ mang thai gần 13 tuần, tăng đường huyết mức cấp cứu, nguy cơ đe dọa đến tính mạng, có thể rơi vào hôn mê bất cứ lúc nào. Bên cạnh đó, sản phụ còn thiếu m.áu, giảm tiểu cầu vô căn. Ngay lập tức, ê-kíp tiến hành hồi sức tích cực, truyền dịch, kiểm soát đường huyết liên tục bằng máy bơm điện cho sản phụ suốt quá trình hồi sức. Sau một ngày điều trị, đường huyết của sản phụ được ổn định, dần ra khỏi tình trạng nguy hiểm và đang được tiếp tục chăm sóc, ổn định sức khỏe thai kỳ.
BS CKII Huỳnh Công Tâm, Trưởng khoa Phẫu thuật Gây mê – Hồi sức tích cực – Chống độc cho biết, đái tháo đường trong thời kỳ mang thai nếu không phát hiện và kiểm soát đường huyết sớm có thể gây nguy hiểm cho cả mẹ và thai nhi. Do đó, trước khi có kế hoạch mang thai, chị em nên đến các cơ sở y tế chuyên khoa có uy tín để tầm soát sức khỏe, phát hiện sớm và điều trị các bệnh lý nguy hiểm thường gặp trong thai kỳ.
