Con gái anh Vũ Đăng Tuấn khi sinh ra đã mắc suy giảm miễn dịch bẩm sinh thể kết hợp, chỉ có 10-20% hy vọng sống.
Con đã được cứu sống bằng phương pháp điều trị duy nhất – ghép tế bào gốc tạo m.áu ( ghép tủy), tại Bệnh viện Nhi Trung ương.
“Bé Thiên Ngọc sẽ không bao giờ được phép quên những tháng ngày được sống trong tình yêu thương của gia đình, của các bác sĩ Bệnh viện Nhi đồng 2 và Bệnh viện Nhi Trung ương cùng rất nhiều các cô, các bác đã vì muốn con có mặt trong cuộc đời này mà cố gắng” – trong ánh mắt rưng rưng ngày cuối năm, người cha Vũ Đăng Tuấn (quê Đồng Nai) đã nói những lời đầy xúc động.
Bởi con gái anh khi sinh ra đã mắc suy giảm miễn dịch bẩm sinh thể kết hợp, chỉ có 10-20% hy vọng sống. Con đã được cứu sống bằng phương pháp điều trị duy nhất – ghép tế bào gốc tạo m.áu (ghép tủy), tại bệnh viện duy nhất ở Việt Nam có đủ phương tiện và kinh nghiệm thực hiện được phương pháp điều trị này – Bệnh viện Nhi Trung ương.
Quyết định táo bạo
Bé Vũ Nguyễn Thiên Ngọc sinh tháng 10-2019, là con gái thứ 2 của vợ chồng anh Tuấn – chị Huyền. Khi sinh ra bé Ngọc hoàn toàn bình thường, nhưng khi được 1,5 tháng t.uổi, bé Ngọc xuất hiện một loạt các dấu hiệu bất thường như đi ngoài ra m.áu, loét vòm họng, lở miệng. Vợ chồng anh Tuấn đưa con đến Bệnh viện Nhi đồng 2 (Thành phố Hồ Chí Minh) khám, các bác sĩ nghi ngờ bé dị ứng đạm sữa bò. Sau 4 ngày điều trị, bé được ra viện. Nhưng đến khi con được 2,5 tháng thì triệu chứng loét họng quay trở lại và kèm theo sốt nhẹ. Từ Đồng Nai, vợ chồng anh Tuấn bồng bế con đi khám ở nhiều nơi.
3 tháng t.uổi, bé Ngọc viêm phổi nặng phải vào điều trị tại Bệnh viện Nhi đồng 2 hơn một tháng. Gia đình và các bác sĩ nhiều lần mừng hụt vì cứ chuẩn bị xuất viện bé lại lên cơn sốt. Lúc này, các bác sĩ Bệnh viện Nhi đồng 2 nghĩ tới khả năng bệnh nhi mắc suy giảm miễn dịch và chỉ định làm các xét nghiệm chẩn đoán. Nhận được kết quả, anh Tuấn c.hết lặng người khi biết con mắc suy giảm miễn dịch bẩm sinh thể kết hợp – loại nặng nhất trong tất cả các thể bệnh suy giảm miễn dịch bẩm sinh. Đây là một bệnh khiếm khuyết về di truyền khiến cơ thể bệnh nhi không có khả năng chống lại tác nhân gây bệnh như virus, vi khuẩn, thường mắc các bệnh n.hiễm t.rùng nặng, dai dẳng hoặc tái phát nhiều đợt.
Vì con đầu của anh Tuấn hoàn toàn khoẻ mạnh nên vợ chồng anh không hề biết đến căn bệnh nguy hiểm này. Nếu không được điều trị sớm, cuộc đời của Thiên Ngọc có lẽ sẽ khép lại trước khi con tròn 1 t.uổi. Và phương pháp điều trị duy nhất có thể cứu sống Thiên Ngọc là nhanh chóng thực hiện ghép tế bào gốc tạo m.áu (ghép tủy) dù cơ hội thành công rất thấp. Đây là liệu pháp điều trị kỹ thuật cao, trong đó tế bào gốc tạo m.áu từ người cho khỏe mạnh và phù hợp gene được đưa vào cơ thể, thay cho tế bào gốc bị tổn thương hoặc bất thường.
Tuy nhiên cho đến nay trên cả nước chỉ có Bệnh viện Nhi Trung ương (Hà Nội) là đơn vị duy nhất có đủ phương tiện và đã có kinh nghiệm thực hiện được phương pháp ghép tuỷ. Điều đó có nghĩa, để điều trị cho bé Ngọc theo phương pháp này, gia đình phải đưa bé ra Bệnh viện Nhi Trung ương.
Trong thời điểm dịch COVID-19 đang diễn biến phức tạp thì việc di chuyển từ Nam ra Bắc rất khó khăn và tốn kém. Hơn nữa, chi phí điều trị bệnh dự kiến lên đến hơn 1 tỷ đồng. Với người bố trẻ chưa đầy 30 t.uổi Vũ Đăng Tuấn thì đó là một khoản kinh phí khổng lồ vượt quá khả năng khi mà một mình anh bươn chải để nuôi cả gia đình. Tuy khó khăn chồng chất khó khăn, nhưng khi tính mạng của bé Ngọc như ngàn cân treo sợi tóc, các bác sĩ Bệnh viện Nhi đồng 2 đã đi đến một quyết định táo bạo: Đưa bệnh nhi ra Hà Nội điều trị.

Thời điểm tháng 3-2020, tại Bệnh viện Nhi đồng 2, vợ chồng anh Tuấn đang gom từng đồng t.iền để chạy chữa cho con.
Đi dọc Bắc – Nam tìm sự sống
Người trực tiếp điều trị cho bé Ngọc tại Bệnh viện Nhi đồng 2 (Hồ Chí Minh) là Thạc sĩ, bác sĩ CKII Trần Quỳnh Hương – Trưởng khoa Hô hấp 2. Tháng 2-2020, lần đầu tiên chị kết nối với Thạc sĩ, bác sĩ Nguyễn Ngọc Quỳnh Lê thuộc chuyên khoa Miễn dịch – Dị ứng – Khớp, Bệnh viện Nhi Trung ương để trao đổi thông tin về trường hợp bệnh nhi đặc biệt này. Trong suốt 3 tháng ròng rã, hai bác sĩ thường xuyên trao đổi qua mạng internet và điện thoại để cập nhật tình hình sức khỏe của bệnh nhi, đưa ra hướng điều trị nội khoa, tiến hành các xét nghiệm phục vụ cho công tác ghép tuỷ… Khoảng cách Bắc – Nam giữa 2 bệnh viện như được kéo gần lại khi cả 2 bác sĩ cùng nỗ lực để bé Ngọc có cơ hội được sống.
Tháng 5-2020, tình hình sức khoẻ của bé Ngọc diễn biến nặng. Một cuộc hội chẩn online đã diễn ra giữa hai bệnh viện vào ngày 22-5-2020. Đầu cầu Bệnh viện Nhi Trung ương có sự tham gia của PGS.TS Trần Minh Điển – Phó giám đốc Bệnh viện là chủ trì hội đồng cùng các bác sĩ từ nhiều chuyên khoa. Hội đồng đã đi đến thống nhất đồng ý tiếp nhận trường hợp bệnh nhi Thiên Ngọc.
Với các bác sĩ Bệnh viện Nhi đồng 2, trước đây khi chưa tìm được hướng điều trị cho bé Ngọc, họ lo lắng một, thì nay, họ lại lo lắng gấp nhiều lần. Bởi kinh phí cho chuyến bay ra Hà Nội, kinh phí ghép tủy bây giờ trở thành trăn trở lớn nhất. Gia đình anh Tuấn chạy vạy khắp nơi cũng chỉ có 700 triệu đồng. Trong hoàn cảnh khó khăn ấy, họ vừa theo dõi sát sao tình trạng sức khỏe của bé Ngọc, vừa đôn đáo kêu gọi sự giúp đỡ cháu bé từ khắp mọi nơi. Và trên hành trình tìm sự sống cho bé Ngọc, bác sĩ Trần Quỳnh Hương đã nhận được rất nhiều sự giúp đỡ của các nhà hảo tâm. Cuối cùng gia đình anh Tuấn đã có được số t.iền 1,7 tỷ đồng để chữa bệnh cho con.
Có được kinh phí rồi, bài toán tiếp theo là việc chuyển bé Ngọc ra Hà Nội an toàn. Bác sĩ Hương chia sẻ rằng, để có được chuyến bay ra Hà Nội không đơn thuần là sự đồng ý tài trợ vận chuyển của Hãng hàng không Vietjet mà còn phải tuân thủ triệt để an ninh và an toàn hàng không trong giai đoạn dịch bệnh.
Ngày 29-5, chuyến bay đưa bé Thiên Ngọc ra Hà Nội đã hạ cánh an toàn. Tại Bệnh viện Nhi Trung ương, bé Ngọc được chuyển thẳng đến khoa Hồi sức ngoại trong tình trạng viêm phổi nặng phải thở oxy, biến chứng lao, tiêu chảy do Rotavirus, sa trực tràng do tiêu chảy kéo dài, suy dinh dưỡng nặng. Trong suốt 2 tháng sau đó, các bác sĩ, điều dưỡng đã tích cực chăm sóc, điều trị cho bé Ngọc để bé đủ sức khỏe bước vào ca ghép tuỷ đầu tiên.
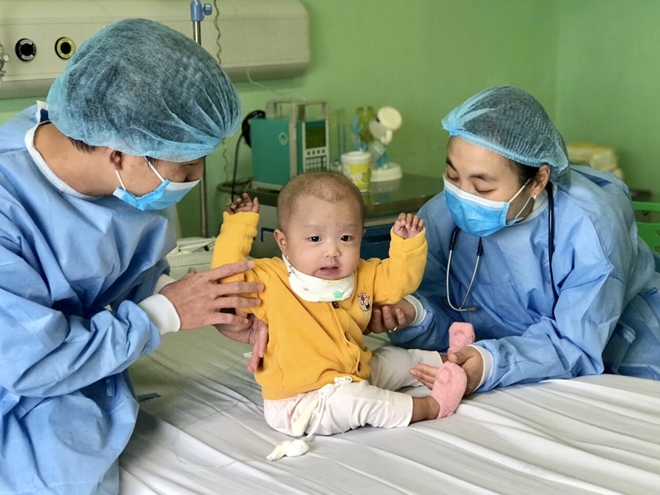
Bé Ngọc đã bình phục khỏe mạnh.
“Viên ngọc của trời”
Theo Tiến sĩ, bác sĩ Lê Quỳnh Chi – Trưởng khoa Miễn dịch – Dị ứng – Khớp, dù đã được tích cực điều trị song thời gian đó bé Ngọc vẫn còn nhiễm nấm nặng, nhiễm tiêu chảy do Rotavirus, tình trạng sức khỏe rất yếu nên nếu sử dụng hóa chất diệt tủy thì bé có nguy cơ gặp nhiều biến chứng, thậm chí t.ử v.ong. Do đó, sau khi hội chẩn với chuyên gia Hồng Kông và tham khảo tài liệu y văn nước ngoài, nhóm ghép tủy đã quyết định sẽ tiến hành 2 lần ghép tủy liên tiếp nhau: lần đầu tiên ghép tủy không sử dụng hóa chất với mục đích hồi phục 1 phần hệ miễn dịch của bé để hỗ trợ điều trị các nhiễm khuẩn hiện có. Sau đó khi tình trạng sức khỏe cho phép, bé sẽ được ghép tủy lần thứ 2 để điều trị tủy triệt để.
Vì bé Ngọc không có người cho tủy phù hợp nên bệnh viện phải tiến hành phương pháp ghép nửa thuận hợp lấy từ tủy của người mẹ. Đây là một phương pháp ghép tế bào gốc tạo m.áu phức tạp, tốn kém do các bác sỹ sẽ phải xử lý khối tế bào gốc thu hoạch từ mẹ bệnh nhi bằng một thiết bị hiện đại là hệ thống CliniMacs để loại bỏ các tế bào gây phản ứng có hại, chỉ giữ lại tế bào gốc và các tế bào có lợi trước khi ghép cho bé.
Ngày 22-7-2020, bé Ngọc bước vào ca ghép tuỷ đầu tiên. Các bác sỹ đã thu hoạch thành công tế bào gốc từ mẹ và truyền một nửa số lượng tế bào gốc từ mẹ cho bé, nửa còn lại được bảo quản trong nitơ lỏng ở nhiệt độ -186 độ C dự trữ cho lần ghép thứ hai. Trong 4 tuần sau lần ghép đầu tiên, bé vẫn sốt cao liên tục, tiêu chảy trên 10 lần/ ngày kèm c.hảy m.áu khối sa trực tràng. Đã nhiều lần nhóm ghép tủy tưởng cuộc ghép đã thất bại. Tuy nhiên, các bác sỹ vẫn không nản chí và tiếp tục kiên trì điều trị chống nhiễm khuẩn, chống nấm, nuôi dưỡng tĩnh mạch cho bé.
Sau 5 tuần, tình trạng bệnh nhi dần ổn định, bé hết sốt, tình trạng n.hiễm t.rùng giảm, tiêu chảy cải thiện hơn, có thể bắt đầu ăn đường miệng. Tình trạng của bé Ngọc diễn biến tốt lên từng ngày, ăn tốt lên, hết nhiễm khuẩn, hết tiêu chảy và bắt đầu tăng cân. Ngày 23-11-2020, bé Thiên Ngọc đã đủ sức khỏe để bước tiếp vào lần ghép thứ hai. Các bác sỹ đã sử dụng hóa chất theo đúng phác đồ để diệt hết các tế bào gốc tạo m.áu bị lỗi của bé và truyền toàn bộ số tế bào gốc của mẹ đang được bảo quản đông lạnh cho bé. Các bác sỹ theo dõi sát sao tình trạng của bé và điều chỉnh thuốc theo diễn biến hàng ngày nên bé không gặp bất kỳ biến chứng nguy hiểm nào. Niềm vui như vỡ òa khi phòng xét nghiệm thông báo kết quả mọc mảnh ghép sau 1 tháng đạt 100%.
Bây giờ thì bé Ngọc đã khoẻ mạnh, tăng cân tốt, không còn dấu hiệu n.hiễm t.rùng. Các chỉ số miễn dịch trở về bình thường, không có các biến chứng nặng sau ghép tủy. Căn bệnh suy giảm miễn dịch bẩm sinh thể trầm trọng phối hợp của bé đã được chữa khỏi hoàn toàn. Bác sĩ Nguyễn Ngọc Quỳnh Lê – người trực tiếp điều trị cho bé Ngọc xúc động chia sẻ: “Nhìn bé Ngọc xinh xắn, nhanh nhẹn, bao nhiêu vất vả mà chúng tôi đã trải qua đều tan biến. Bé sẽ được về nhà ăn tết cùng gia đình”. Thiên Ngọc – “viên ngọc của trời” đúng như ý nghĩa từ tên bé, đã chiến thắng số phận nhờ lòng quyết tâm và sự tận tâm của các bác sĩ của hai miền Tổ quốc.
“Đồng ý tiếp nhận và ghép tủy cho bé Thiên Ngọc là một quyết định táo bạo. Trước đó, với trường hợp bé Ngọc, Ban Giám đốc Bệnh viện Nhi Trung ương đã hội chẩn online với các chuyên gia trong lĩnh vực ghép tế bào gốc của Bệnh viện Queen Mary ở Hồng Kông. Tất cả các chuyên gia đều cho biết tỉ lệ ghép tủy thành công trên bệnh nhi suy giảm miễn dịch thể kết hợp với rất nhiều bệnh lý nền đi kèm như cháu Ngọc là rất thấp, chỉ khoảng 10-20%. Các trường hợp thành công được ghi nhận rất ít trên y văn thế giới.
Điều khiến chúng tôi trăn trở, tiên lượng cuộc ghép thất bại, bệnh nhi có thể t.ử v.ong, đồng nghĩa với gần 2 tỷ đồng từ kinh phí đóng góp của các cá nhân, tổ chức không đạt hiệu quả. Do vậy, chúng tôi đã phải hội chẩn rất cẩn thận, xác định kỹ các nguy cơ, ổn định tốt nhất tình trạng khi ghép, chuẩn bị mọi nhân lực, vật lực, kiến thức chuyên môn của tất cả nhóm ghép tuỷ của Bệnh viện Nhi Trung ương. Rất may mắn cho cháu bé và cũng là niềm tự hào của chúng tôi, em bé đã thành công trong cả hai lần ghép tuỷ. Các bác sĩ mong con sẽ khỏe mạnh và lớn khôn, trở thành người có ích cho xã hội sau này” – PGS.TS Trần Minh Điển – Phó Giám đốc Bệnh viện Nhi Trung ương.
Ghép tế bào gốc tạo m.áu tự thân cứu b.é g.ái 32 tháng t.uổi bị u nguyên bào thần kinh
B.é g.ái 32 tháng t.uổi bị u nguyên bào thần kinh đã được các bác sĩ ghép tế bào gốc tạo m.áu tự thân. Sau ghép, bệnh nhi ổn định tốt và xuất viện sớm hơn dự kiến kế hoạch ban đầu.
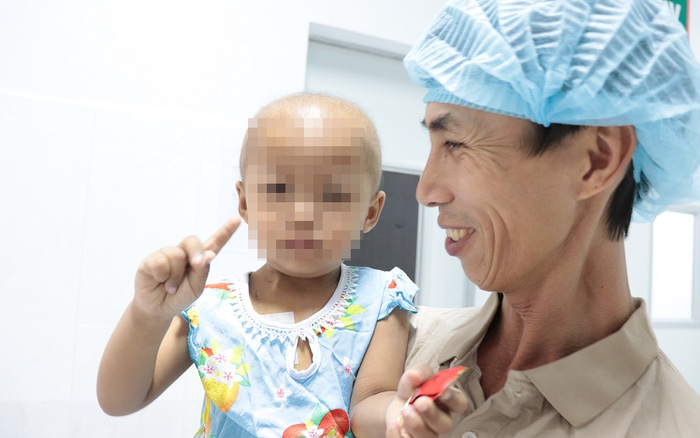
Bệnh nhi ổn định tốt và xuất viện sớm hơn dự kiến kế hoạch ban đầu – Ảnh: BVCC
Ngày 28/1, Bệnh viện Nhi đồng 2 (TP.HCM) cho biết vừa qua, được sự phối hợp chuyển giao kỹ thuật và giám sát chuyên môn từ Bệnh viện truyền m.áu huyết học, đơn vị ghép Bệnh Viện Nhi Đồng 2 đã thực hiện ca ghép tế bào gốc tạo m.áu tự thân đầu tiên cho bệnh nhi u nguyên bào thần kinh.
Bệnh nhân là b.é g.ái N. N. M. (32 tháng t.uổi, ngụ tỉnh Đắk Lắk) có cơ địa suy dinh dưỡng chỉ có 11kg. Bé lần đầu nhập viện với dấu hiệu đau bụng 1 tuần, siêu âm phát hiện khối u vùng hạ vị từ tháng 6/2020. Bé chẩn đoán bệnh lý u nguyên bào thần kinh nhóm nguy cơ cao, nếu không được ghép tủy thì tỉ lệ sống 1 năm của bé chỉ có 12%.
Dựa trên phác đồ điều trị hiện hành tại khoa ung bướu huyết học Bệnh Viện Nhi Đồng 2, bé đã được lên kế hoạch điều trị kết hợp phẫu thuật cắt u, hóa trị liệu, ghép tủy, hóa trị duy trì sau ghép.
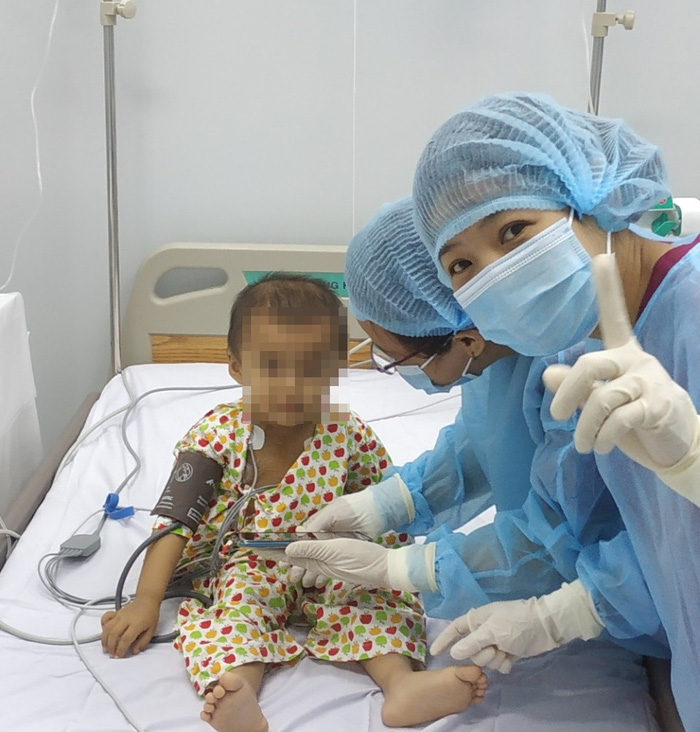
Bệnh nhi được ghép tế bào gốc tạo m.áu tự thân sau quá trình chuẩn bị chu đáo
Tháng 12/2020, bệnh nhi được chuẩn bị vào giai đoạn ghép tế bào gốc tạo m.áu tự thân. Đến ngày 30/12/2020, sau quá trình chu đáo chuẩn bị, bệnh nhi được ghép tế bào gốc tạo m.áu tự thân có gây mê chủ động tại chỗ với sự hỗ trợ, giám sát chuyên môn của các bác sĩ, điều dưỡng của khoa Ghép tế bào gốc, Bệnh viện Truyền m.áu huyết học.
Sau 1 tuần, bệnh nhi đã tái khám lại tại khoa Điều trị trong ngày – Bệnh viện Nhi Đồng 2 để theo dõi sự phục hồi hoàn toàn của hệ tạo m.áu, các biến chứng muộn. Kết quả kiểm tra các dòng tế bào m.áu hồi phục thuận lợi, chức năng gan thận trong giới hạn bình thường, bé hoạt bát, ăn uống tốt, không cần truyền m.áu hay thuốc điều trị biến chứng liên quan ghép. Kế hoạch dự kiến bệnh nhi sẽ tiếp tục xạ trị sau vài tuần và điều trị thuốc duy trì sau truyền tế bào gốc 3 tháng nhằm hạn chế khả năng tái phát của khối u.

Bệnh nhi trước thời điểm được xuất viện
Theo Bệnh viện Nhi đồng 2, đây là một ca ghép tế bào gốc tạo m.áu tự thân lần đầu tiên được thực hiện ở bệnh viện, trên nền một bệnh nhi u nguyên bào thần kinh có t.uổi nhỏ, cân nặng thấp, thể trạng suy dinh dưỡng tiên lượng. Ca ghép đã thành công, bệnh nhân ổn định tốt và xuất viện sớm hơn dự kiến kế hoạch ban đầu.
Theo bác sĩ, ghép tế bào gốc m.áu tự thân là một phần trong điều trị của một số nhóm bệnh lý ung thư nhi đặc biệt các nhóm u đặc. Trong các nhóm bệnh lý u đặc tại Việt Nam, u nguyên bào thần kinh là khối u ngoài não thường gặp nhất ở t.rẻ e.m.
Tại Bệnh viện Nhi Đồng 2, mỗi năm có khoảng 40 trẻ được chẩn đoán và điều trị nguyên bào thần kinh. Một nghiên cứu 2014-2017 tại Bệnh viện Nhi đồng 2, ghi nhận có 110 trẻ u nguyên bào thần kinh 60% phân nhóm là nguy cơ cao, tỉ lệ sống toàn bộ chung với toàn nhóm là 43%, với nhóm nguy cơ cao là chỉ 12%.
